





Ösophagitis
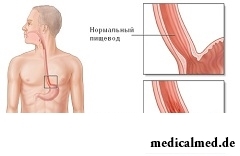
Unter Ösophagitis versteht man die Entzündung der Schleimhaut der Speiseröhre.
Diese Erkrankung tritt häufig auf, kommt jedoch selten isoliert vor; in der Regel begleiten sie weitere Erkrankungen des Gastrointestinaltrakts.
Die Ösophagitis ist eine polyetiologische Erkrankung und kann in jedem Alter entstehen. Männer sind hiervon häufiger betroffen als Frauen, was oft mit einem höheren Alkoholkonsum und einer ungesunden Ernährung zusammenhängt.
Ursachen der Speiseröhrenentzündung
Die Ösophagitis kann durch eine Vielzahl von Faktoren ausgelöst werden, die die Schleimhaut beeinflussen: anatomische Lagefaktoren sowie exogene (äußere) und endogene (innere) Einflüsse.
Zu den exogenen Ursachen zählen Infektionen der Schleimhaut infolge chemischer oder thermischer Reizstoffe.
Chemische Auslöser sind Alkohol, scharfe Speisen, Säuren, Laugen, Jod u. ä.; thermische Auslöser sind Verbrennungen durch heiße Nahrung oder Getränke, einschließlich langdauernder Verbrennungen durch übermäßig heiße Lebensmittel.
Die Ösophagitis wird häufig durch endogene Faktoren ausgelöst. Ein unmittelbarer Auslöser ist eine Schwäche der Kardia – des unteren Schließmuskels der Speiseröhre –, wodurch verhindert werden sollte, dass Mageninhalt in die Speiseröhre zurückfließt. Ist die Kardia aus verschiedenen Gründen nicht mehr funktionsfähig, fließen säurehaltige Bereiche des Magens rückwärts in die Speiseröhre; diese Erscheinung wird als Reflux (lateinisch: Rückfluss) bezeichnet. Die Verdauungsfermente und die Salzsäure des Magens greifen die Schleimhaut der Speiseröhre an. Die daraus resultierende Entzündung der Speiseröhre nennt man Refluxösophagitis.
Zu den Faktoren, die zur Entwicklung einer Refluxösophagitis beitragen, gehören folgende:
- Risse in den Öffnungen des Pylorus und der Kardia
- Verletzungen der Kardia bei Operationen am Magen oder an der Speiseröhre
- Zöliakie
- Magengeschwüre
- Systemische Sklerodermie
- Bauchhöhlen Tumoren
- Adipositas
- Schwangerschaft
- Übelkeit und Erbrechen
- Ernährung über eine Nasogastralsonde
Zu den weiteren Ursachen einer Ösophagitis zählen langdauernde Infektionskrankheiten der Schleimhäute, wie beispielsweise Tuberkulose, Diphtherie oder Influenza.
Klassifikation der Ösophagitis
Der Verlauf der Ösophagitis kann akut oder chronisch sein.
Die Klassifikation der Ösophagitis erfolgt je nach Ätiologie wie folgt:
- Alimentär (durch Nahrung hervorgerufen)
- Allergisch
- Stagnierend
- Professionell
- Infektiöser Typ
Nach den morphologischen Merkmalen werden folgende Formen der Ösophagitis unterschieden:
- Die katarrhalische Ösophagitis ist die häufigste Form. Bei ungünstigem Verlauf kann sie in andere Formen übergehen.
- Die exsudative Ösophagitis.
- Die erosive Ösophagitis: In dieser Form bilden sich oberflächliche Erosionen an der Schleimhaut der Speiseröhre. Sie entstehen bei chemischen Verbrennungen, Reflux sowie einigen Infektionskrankheiten.
- Die hämorrhagische Ösophagitis: Diese Form tritt gewöhnlich infolge einer Infektion auf.
- Die pseudomembranöse Ösophagitis: Sie wird durch das Auftreten eines fibrinösen Films charakterisiert, der nicht fest mit der Speiseröhrenschleimhaut verbunden ist und entsteht bei Infektionen.
- Die exfoliative Ösophagitis: Auch hier tritt sie infolge einer Infektion auf; in diesem Fall ist die fibrinöse Ausscheidung jedoch dicht mit der Schleimhaut verknüpft.
- Die nekrotische Ösophagitis: Sie entsteht aus einer der vorhergehenden Formen infolge eines Absinkens der Immunität bei begleitender schwerer Allgemeiner Pathologie.
- Die phlegmonöse Ösophagitis: Eine akute eitrige Entzündung, die beim Eindringen von Fremdkörpern auftritt.
Symptome der Ösophagitis
Jede Form der Ösophagitis zeigt charakteristische Symptome; dennoch existiert eine gemeinsame Symptomatik für alle Formen.
 Ein Hauptsymptom der Ösophagitis ist das Schmerzgefühl und das Brennen (Sodbrennen) im retrosternalen und epigastrischen Bereich. Der Schmerz kann von der Nahrungsaufnahme abhängen; die unangenehmen Symptome können sich jedoch auch während körperlicher Belastung verstärken. Je nach Form der Ösophagitis kann der Schmerz ständig oder paroxysmal, krampfartig oder heftig sein. Zu den charakteristischen Symptomen gehören Schluckbeschwerden sowie Aufstoßen von Luft mit Beimischung von Magensaft. Übelkeit und Erbrechen sind weitere häufige Symptome.
Ein Hauptsymptom der Ösophagitis ist das Schmerzgefühl und das Brennen (Sodbrennen) im retrosternalen und epigastrischen Bereich. Der Schmerz kann von der Nahrungsaufnahme abhängen; die unangenehmen Symptome können sich jedoch auch während körperlicher Belastung verstärken. Je nach Form der Ösophagitis kann der Schmerz ständig oder paroxysmal, krampfartig oder heftig sein. Zu den charakteristischen Symptomen gehören Schluckbeschwerden sowie Aufstoßen von Luft mit Beimischung von Magensaft. Übelkeit und Erbrechen sind weitere häufige Symptome.
Ein Reflux kann die Verschlimmerung der Symptome begünstigen: In liegender Position tritt ein saurer Geschmack im Mund auf; es entsteht Husten, der nicht mit Bronchien- oder Lungenkrankheiten zusammenhängt; zudem kann Atemnot auftreten.
Bei akuter Ösophagitis sind die Symptome ausgeprägt; darauf folgt eine allgemeine Verschlimmerung des Zustands: Die Körpertemperatur steigt an, der Tonus sinkt, und weitere dyspeptische Erscheinungen treten hinzu – Stuhlverwirrungen sowie Meteorismus. Für eine langdauernde Ösophagitis ist das Muster aus Exazerbationen und Remissionen charakteristisch; doch gehen selbst in der Remissionsphase die Symptome der Ösophagitis meist nicht vollständig verloren, sondern werden lediglich weniger ausgeprägt.
Diagnostik der Ösophagitis
Die Diagnose wird anhand der typischen Symptome einer Ösophagitis gestellt. Zur Bestätigung werden folgende Untersuchungen durchgeführt:
- Laboruntersuchungen (Blut, Urin);
- Röntgenologische Untersuchung des Ösophagus
- Ösophagoskopie: Endoskopische Untersuchung der Ösophagusschleimhaut
- Ösophagomanometrie: Untersuchung der Ösophagomotorik
- 24-Stunden-pH-Messung des Ösophagus
Behandlung der Ösophagitis
Die Behandlung unkomplizierter Ösophagitis-Formen erfolgt konservativ. Bei langdauernder erfolgloser konservativer Therapie, dem Auftreten von Komplikationen (Strikturen, Ulzerationen, wiederholten Blutungen), der Bedrohung durch eine Ösophageal-Barrett-Erkrankung sowie bei erneutem Auftreten einer Aspiration mit Lungenentzündung wird zur chirurgischen Behandlung übergegangen.
Die Pharmakotherapie der Ösophagitis setzt die Einbeziehung von Antazida und Mitteln zur Verringerung der Magensekretion (H2-Rezeptorblocker) sowie von Medikamenten zur Förderung der Motilität des Verdauungstraktes voraus. Bei starken Schmerzen werden jedoch schmerzstillende, nicht-steroidale antiphlogistische Mittel vermieden, da sie einen zusätzlichen Reiz auf die Schleimhaut hervorrufen können. Zur Linderung heftiger Schmerzen wird eine Elektrophorese mit Novokain im Bereich des Ösophagus angewendet.
 Zu den physiotherapeutischen Behandlungsmethoden zählen die Sauerstoffüberdrucktherapie, die Lasertherapie sowie bei Refluxösophagitis die Elektrostimulation der Kardia.
Zu den physiotherapeutischen Behandlungsmethoden zählen die Sauerstoffüberdrucktherapie, die Lasertherapie sowie bei Refluxösophagitis die Elektrostimulation der Kardia.
Die Ernährung spielt bei der Behandlung der Ösophagitis eine wichtige Rolle. Bei kataraler Ösophagitis wird Kost Nr. 5, bei erosiver Ösophagitis und den übrigen Formen Kost Nr. 1 verordnet. Auch bei allen Formen einer akuten Ösophagitis sowie bei langdauernder Verschlimmerung, insbesondere bei refluksärer Ösophagitis, ist die Diät Tabelle Nr. 1 indiziert. Bis zur vollständigen Heilung sind Lebensmittel auszuschließen, die die Schleimhaut des Ösophagus schädigen: Kaffee, starker Tee, Schokolade, scharfe und würzige Speisen, heiße Gerichte, Zitrus- und saure Früchte, gasierte Getränke sowie fettige und gebratene Nahrung. Das Ernährungsregime muss streng eingehalten werden: Nahrungsaufnahme zur gleichen Zeit, kleine Portionen, nicht weniger als fünfmal täglich.
Bei refluksärer Ösophagitis ist die Beachtung der folgenden Empfehlungen notwendig: Schlafen mit erhöhtem Oberkörper, nach dem Essen Vermeidung von Beugungen und das Liegenlassen innerhalb von 1,5 Stunden; Kleidung tragen, die den Bauchraum und den Brustkorb nicht zusammenpresst.
Die Leber ist eines der wichtigsten Organe des menschlichen Körpers. Ihr durchschnittliches Gewicht liegt bei etwa 1,5 Kilogramm.
Bei Störungen des Immunsystems, die sich als Allergien manifestieren, leiden laut Statistik mehr als 40 % der Bevölkerung. In den folgenden...
Abteilung: Artikel über Gesundheit
Wir leben in einer Ära der Werbung: Täglich erhält jeder Mensch eine solide Portion aufdringlicher Ratschläge darüber, wie man sich ernährt, um gesund und erfolgreich zu sein. Die Lebensmittel, über die wir heute sprechen werden, vereinen den folgenden Umstand: Alle diese werden am stärksten beworben.
Abteilung: Artikel über Gesundheit
Vor 10 bis 15 Jahren galt das Vorhandensein eines Computers in einer russischen Wohnung als Seltenheit; die Büros waren lediglich im ersten Stadium der Ausstattung mit diesen nützlichen Anlagen. Heute ist ein Computer in fast jedem Haushalt vorhanden (und keineswegs selten), und jeder zweite unserer Landsleute ist ein ständiger Benutzer. Die Bequemlichkeit und Effektivität von Personalcomputern sind unbestritten, doch Personen, die täglich damit arbeiten, sollten unbedingt vor den Gesundheitsgefahren gewarnt werden...
Abteilung: Artikel über Gesundheit
Viele Eltern stoßen bei ihren Kindern im Alter von 2 bis 4 Jahren auf ein übermäßig launisches Verhalten. Das Kind leidet unter ständigem Weinen...
Abteilung: Slide-Show
Der Mensch sowie alle anderen Lebewesen auf unserem Planeten nehmen Wetterveränderungen wahr; dies ist normal und verursacht beim gesunden Menschen keine Beschwerden. Eine Meteosensibilität hingegen stellt einen pathologischen Zustand dar.
Abteilung: Artikel zur Gesundheit
Röntgenologische Untersuchungsmethoden werden in der Medizin seit über hundert Jahren eingesetzt und haben Millionen von Leben gerettet. Für viele Fälle ist eine genaue Diagnose des Organ- und Gewebezustands ohne Röntgengerät unmöglich, dennoch bestehen zahlreiche Mythen zu diesen Verfahren, die wir im Folgenden betrachten.
Abteilung: Artikel zur Gesundheit
Viele von uns haben wahrscheinlich mehrfach bemerkt, dass das Gehirn unter geistigen Belastungen reagiert.
Abteilung: Artikel zur Gesundheit
Wir müssen leider fast jedes Jahr mit der Influenza konfrontiert werden; es scheint, als ob diese häufige Erkrankung jeden Menschen betrifft – unabhängig davon, ob er bereits einmal daran erkrankt war (und die Zahl solcher Personen in unserem Land gegen 100 % strebt) – doch...
Abteilung: Artikel zur Gesundheit
Ein guter Appetit galt stets als Zeichen einer guten Gesundheit; das korrekte Funktionieren des Mechanismus, der auf den Nährstoffbedarf und die Befriedigung reagiert, zeigt an, dass der Organismus ohne besondere Abweichungen arbeitet. Andererseits ist der menschliche Appetit keine Konstante, sondern hängt von der in der Kindheit verankerten Ernährungskultur sowie geschmacklichen Vorlieben ab, die sich im Laufe des Lebens durch Wetter, Stimmung und weitere Faktoren mehrfach ändern können.
Abteilung: Artikel zur Gesundheit
Jede Störung in der Funktion von Organen und Körpersystemen geht in der Regel mit einem Komplex von Symptomen einher. Insbesondere bei einer Ösophagitis...
Sektion: Artikel zur Gesundheit
Der populäre Scherz, wonach es keine gesunden Menschen gäbe, ist nicht bewiesen; die Mehrheit hält dies für reine Wahrheit, doch muss man immer wieder hören, dass wir kaum krank werden. Es bleibt zu prüfen, ob dies in der Realität zutrifft, da dies schwierig...
Sektion: Artikel zur Gesundheit
Das Baden in Suden aus Heilfarben und Pflanzen (Phyto-Bäder) war bereits seit der Zeit von Kleopatra verbreitet und wird heute allgemein für Schönheit und Gesundheit genutzt. Heute sind Phyto-Bäder ein einfaches und verfügbares Mittel, das nicht nur nervöse Anstrengungen lindert, sondern auch zur Heilung vieler Krankheiten beiträgt. Grasbäder sind bei der Behandlung von Erkältungen, Osteochondrose, Radikulitis, Hautkrankheiten sowie Erkrankungen des Verdauungs- und Urogenitalsystems besonders wirksam.
Sektion: Artikel zur Gesundheit
Um Ärzten bei der Auswahl optimaler Behandlungsstrategien für verschiedene Erkrankungen zu helfen, führt die wissenschaftliche Gesellschaft Cochrane (Cochrane) folgende...
Sektion: Artikel zur Gesundheit
Ein unmittelbarer Grund für die Entwicklung einer Candidose ist das Leben von einzelligen Pilzen des Geschlechts Candida, die den Hefen ähneln. In der Norm bilden diese Mikroorganismen die Mikroflora in Mundhöhlen und Darmkanälen der Mehrheit der Menschen, und jene...
Sektion: Artikel zur Gesundheit
Antibiotika – Wirkstoffe, die das Wachstum von Bakterien hemmen – gelten als ein medizinischer Durchbruch, da sie es ermöglichen, viele früher unheilbare Krankheiten wie Tuberkulose, Pest und Syphilis zu behandeln. Der Beitrag dieser Präparate zur Rettung vor gefährlichen Infektionskrankheiten ist enorm; jedoch kann eine unvorsichtige Anwendung schwere Schäden für den Organismus verursachen. Negative Effekte können sich in Form einer Schwächung des Immunsystems oder eines Ungleichgewichts der Darmflora äußern.
Abteilung: Artikel über die Gesundheit
Haben Sie schon einmal darüber nachgedacht, dass Lachen das Leben bereichert? Der direkte Zusammenhang zwischen Lebensfreude und Langlebigkeit wurde von Forschern bisher noch nicht eindeutig geklärt...
Abteilung: Artikel über die Gesundheit
Gesund und gepflegt auszusehen bedeutet nicht nur, anderen zu gefallen, sondern auch, sich stark, sicher und vital zu fühlen. Experten im Bereich der Kosmetik weisen häufig darauf hin, dass fast alle Frauen verstehen, wie wichtig es ist, für ihre Haut zu sorgen...
Abteilung: Artikel über die Gesundheit
Die Bauchspeicheldrüse erfüllt im menschlichen Körper zwei Hauptfunktionen: die Ausschüttung von Enzymen, ohne die Verdauung von Kohlenhydraten, Fetten und Proteinen unmöglich wäre, sowie die Produktion von Hormonen. Das wichtigste dieser Hormone ist das Insulin; es spielt eine zentrale Rolle im Kohlenhydratstoffwechsel, reguliert die Prozesse der Glukosebildung und -verwertung und stellt damit den Hauptenergieträger für den Organismus bereit...
Abteilung: Artikel über die Gesundheit
Der Stoffwechsel läuft bei jedem Menschen individuell ab. Dabei besteht eine Abhängigkeit zwischen der Geschwindigkeit dieses Prozesses und dem Abbau von überschüssigen Substanzen in...
Abteilung: Artikel über die Gesundheit
Wie bekannt macht der Mensch zu etwa 80 % aus Wasser, das an allen physiologischen Prozessen teilnimmt; täglich wird Flüssigkeit durch Schweißabsonderung, Atmung und Urinierung verloren. Eine ungenügende Auffüllung kann aufgrund verschiedener Faktoren zu Dehydrierung führen.
Abteilung: Artikel über die Gesundheit.
Sind Sie Büroangestellter, Fahrer, Wintersportler oder planen Sie ein Leben ohne Fahrrad? Sie führen eine bewegungsarme Lebensweise und wechseln in der Stadt ausschließlich mit dem Auto den Platz? Sie haben keine feste Partnerin und scheuen geschützten Sex? Achtung: Sie sind eine potenzielle Zielscheibe für die Prostatitis. Es ist nicht notwendig, in Panik zu verfallen; vielmehr sollten Sie handeln.
Abteilung: Artikel über die Gesundheit.
Für viele Ehepaare ist die Frage der Familienplanung von wesentlicher Bedeutung; an erster Stelle steht dabei das Problem der Auswahl effektiver Methoden.
Abteilung: Artikel über die Gesundheit.
Die Schwäche des Knöchelgelenks stellt ein weit verbreitetes Problem dar. Dies äußert sich in einer Neigung zu Fußkrämpfen beim Gehen auf den Absätzen, häufigen krankhaften Dehnungen der Bänder sowie Schmerzen im Unterschenkel und sogar in den Zehen selbst bei geringsten Belastungen.
Abteilung: Artikel über die Gesundheit.
Die Naturopathie wird gelegentlich als neue medizinische Richtung betrachtet und als modisches Phänomen gerechnet; doch es gibt nichts Falsches daran. Diese ursprünglichste Behandlungsform, deren Begriff "Naturopathie" wörtlich "Behandlung durch die Natur" bedeutet, war ohne jeden Zweifel die Therapie mit natürlichen Gaben, die dem Menschen in altersgemäßen Zeiten zur Verfügung stand. Ungeachtet der modernen Errungenschaften der Schulmedizin bleibt die Naturopathie aktuell und heutzutage relevant; doch sei es wie auch immer: Der Mensch ist Teil der Natur, und gerade das Prinzip der Natürlichkeit...
Abteilung: Artikel über die Gesundheit.
Die Tuberkulose ist eine schwere Infektionskrankheit, deren Entwicklung durch Mykobakterien (den Koch-Stab) ausgelöst wird. Dieses Leiden geht mit tiefem Leid verbunden...
Abteilung: Artikel über Gesundheit
Laut Statistiken kann nur einer von zehn unserer Landsleute auf einen anständigen Zustand des Mundes verweisen. Auf den statistischen Durchschnittswert für Russen fallen sechs Zähne, die von Karies betroffen sind. Zum Vergleich: Diese Kennziffer für Europäer ist fast sechsmal höher...
Abteilung: Artikel über Gesundheit
Für das normale Funktionieren des menschlichen Organismus ist körperliche Aktivität unerlässlich. Bei Bewegungsmangel hören die Gelenke auf zu funktionieren, die Muskeln atrophieren und die kardiovaskuläre Tätigkeit wird beeinträchtigt; zudem verschlechtert sich der Stoffwechsel. Der moderne städtische Lebensrhythmus bietet den Menschen keine adäquate körperliche Belastung, sodass Sport notwendig ist. Viele leben anstrengende sportliche Beschäftigungen mit ganzer Seele, und es gibt zudem eine Vielzahl von Menschen, die...
Abteilung: Artikel über Gesundheit
Unter Leimstoffen versteht man (in der Fachliteratür wird dieser Begriff oft synonym mit Kleber verwendet) eine Gruppe von Proteinen, die in Roggen, Gerste und Weizen vorkommen. Für die Mehrheit der Menschen ist...
Abteilung: Artikel über Gesundheit