





Diazepam
Anwendungshinweise
 Diazepam – ein Tranquilizer mit anxiolytischer (beruhigender), krampflösender und zentraler muskelrelaxierender Wirkung.
Diazepam – ein Tranquilizer mit anxiolytischer (beruhigender), krampflösender und zentraler muskelrelaxierender Wirkung.
Darreichungsform und Inhalt
Das Präparat wird in folgenden galenischen Formen abgegeben:
- Tabletten: unbeschichtet, rund, mit Trennlinie auf einer Seite, weiß gefärbt (in Blisterpackungen zu je 10 Stück oder in Pappschachteln zu 2 bzw. 10 Blisterpackungen).
- Lösung zur Injektion: farblose, klare Flüssigkeit (in dunklen Glasampullen zu je 2 ml oder in Pappschachteln zu 10 Ampullen).
Der Inhalt einer Tablette umfasst:
- Wirkstoff: Diazepam – 2,5 oder 10 Milligramm;
- Hilfsstoffe: Laktosemonohydrat, Calciumstearat, Povidon K-25 und Kartoffelstärke.
Inhalt einer 1-ml-Injektionslösung:
- Substanz: Diazepam – 5 mg
- Hilfsstoff: Benzylalkohol (als Stabilisator)
Anwendungshinweise
Indikationen
- Status epilepticus
- Traumata sowie motorische Reizungen unterschiedlicher Ätiologie in der Psychiatrie und Neurologie und das alkoholische Entzugssyndrom bei langjähriger Alkoholabhängigkeit
- Neurosen, Grenzzustände mit Anstrengungsmerkmalen sowie Zustände von Besorgnis, Unruhe und Angst
- Spastische Zustände im Zusammenhang mit Infektionen des Rückenmarks oder Gehirns sowie Myositis bei Arthritiden und Bursitiden unter Belastung der Skelettmuskulatur
- Starrkrampf
Anwendung von Diazepam in der Anästhesie zur Durchführung einer Prämedikation vor der Narkose und/oder als Bestandteil der Kombinationsnarkose.
Das Präparat wird in der Geburtshilfe zur Verbesserung der Geburtsaktivität eingesetzt, insbesondere bei vorzeitigem Beginn der Wehentätigkeit sowie im Falle einer vorzeitigen Plazentalösung.
Kontraindikationen
- Ausgeprägte und anhaltende Hyperkapnie
- Schwere Myasthenia gravis
- Alkohol- oder medikamentenabhängigkeit in der Anamnese (mit Ausnahme des akuten Entzugssyndroms)
- Überempfindlichkeit gegen Wirkstoffe des Präparats sowie andere Benzodiazepine
Die Anwendung von Diazepam im ersten Schwangerschaftsdrittel ist kontraindiziert; eine Gabe wird nur bei äußerster Notwendigkeit zugelassen. Zu beachten ist, dass die Verabreichung eines Tranquilizers während der Schwangerschaft die Herzfrequenz des Fötus signifikant verändern kann.
In der Geburtshilfe können die zur Erleichterung der Geburtsaktivität notwendigen Dosen vorübergehende Muskelhypotonie, Hypothermie und Atemdepression bei Neugeborenen verursachen (was insbesondere bei Frühgeborenen häufiger auftritt), da deren Enzymsystem zur Metabolisierung von Diazepam noch nicht vollständig ausgebildet ist; aus diesem Grund ist die Gabe des Präparats an Kinder bis zum sechsten Lebensmonat kontraindiziert.
Ist eine regelmäßige Einnahme des Mittels während der Stillzeit notwendig, muss das Stillen abgebrochen werden.
Anwendung und Dosierung
Je nach Applikationsform wird Diazepam oral, intramuskulär oder intravenös verabreicht.
Die Tagesdosis liegt im weiten Bereich zwischen 0,5 und 60 Milligramm. Die Einzeldosis, die Gabe-Frequenz sowie die Anwendungsdauer sind individuell festzulegen.
Nebenwirkungen
- Nervensystem: Schläfrigkeit, Muskelschwäche, Schwindel; selten Depression, Bewusstseinsstörungen, Sehstörungen, Dysarthrie, Diplopie, Kopfschmerzen, Ataxie und Tremor. In Einzelfällen können paradoxe Reaktionen auftreten (Gefühl der Besorgnis, Halluzinationen, Erregung, Störung des Traums). Nach intravenöser Gabe kann gelegentlich Schluckbeschwerden entstehen. Bei Langzeitanwendung sind Gedächtnisstörungen sowie die Entwicklung einer medikamentösen Abhängigkeit möglich.
- Verdauungssystem: selten Übelkeit, Speichelfluss, Mundtrockenheit, Verstopfung; in Einzelfällen Gelbsucht sowie eine Erhöhung der alkalischen Phosphatase und Transaminasen im Blutplasma.
- Endokrines System: selten eine Verminderung oder Steigerung der Libido.
- Harnsystem: selten Inkontinenz (Miktionsstörung).
- Kardiovaskuläres System: gelegentliche Senkung des arteriellen Blutdrucks bei parenteraler Gabe.
- Atemsystem: in Einzelfällen Störung der Atmung bei parenteraler Gabe.
- Allergische Reaktionen: Selten treten Hautausschläge auf.
Besondere Hinweise
Es ist erforderlich, bei Patienten mit Atem- und Herzinsuffizienz, organischen Hirninfektionen (es wird empfohlen, sie zu vermeiden), Myasthenie, Glaukom sowie Neigung dazu besondere Vorsicht anzuwenden. Zudem sind langfristige Antikoagulanzien, β-Adrenoblocker, zentral wirkende Antihypertensiva und Herzglykoside (vorzugsweise am Therapiebeginn) zu beachten.
Bei der Beendigung der Behandlung muss die Dosis schrittweise verringert werden. Im Falle einer abrupten Absetzung von Diazepam nach langwieriger Anwendung können folgende Symptome auftreten: Erregung, Unruhe, Krämpfe und Tremor.
Treten während der Behandlung paradoxe Reaktionen wie Angst, starke Erregung oder Halluzinationen auf, ist das Diazepam unverzüglich abzusetzen.
Nach intramuskulären Injektionen kann eine Erhöhung der Kreatinfosfokinase-Aktivität (KFK) im Blutplasma auftreten; dies muss bei der Differentialdiagnostik eines Herzinfarkts berücksichtigt werden.
Die intraarterielle Gabe der Lösung ist zu vermeiden.
Der Alkoholkonsum während der Therapie ist nicht gestattet.
Aufgrund der Fähigkeit des Tranquilizers, die psychomotorische Reaktionsgeschwindigkeit zu verlangsamen, ist bei Patienten besondere Vorsicht geboten, die sich mit potenziell gefährlichen Tätigkeiten beschäftigen.
Arzneimittelwechselwirkungen
Bei gleichzeitiger Gabe von Diazepam mit bestimmten Arzneimitteln können folgende Wirkungen auftreten:
- Bupivacain: Eine Erhöhung der Plasmakonzentration ist möglich.
- Perorale Kontrazeptiva: Die Verstärkung der Diazepam-Wirkung ist wahrscheinlich; das Risiko für pruriginöse Blutungen ist erhöht.
- Diclofenac: Eine Verstärkung des Schwindels ist wahrscheinlich.
- Isoniazid: Verringert die Clearance von Diazepam.
- Koffein: Verringert die sedierende sowie vermutlich auch die anxiolytische Wirkung von Diazepam.
- Clozapin: Möglich sind eine Atemdepression, arterielle Hypotension sowie Bewusstlosigkeit.
- Rifampicin: Erhöht die Clearance von Diazepam durch Verstärkung des Metabolismus.
- Levodopa: Möglich ist eine Abschwächung der antiparkinsonischen Effekte.
- Medikamente mit zentralnervensystemunterdrückender Wirkung – einschließlich Neuroleptika, Sedativa, Schlafmittel und opioider Analgetika: Sie können arterielle Hypotension sowie eine depressive Wirkung auf das Zentralnervensystem (ZNS) und das Atemzentrum verursachen.
- Lithiumcarbonat: Vorliegen von Befunden zu einer Entwicklung eines komaartigen Zustands.
- Fluvoxamin kann Nebenwirkungen erhöhen sowie die Plasmaspiegel von Diazepam steigern.
- Bei Metoprolol sind eine Verlangsamung psychomotorischer Reaktionen sowie eine Verschlechterung der Sehkraft möglich.
- Phenobarbital und Phenytoin beschleunigen den Diazepam-Metabolismus; in seltenen Fällen kann Diazepam jedoch die Wirkung von Phenytoin verstärken und dessen Metabolismus hemmen.
- Bei Muskelrelaxanzien steigt die Wirkung, während das Risiko für Apnoe zunimmt.
- Paracetamol kann die Bildung von Diazepam und seinen Metaboliten (Desmethyl-diazepam) verlangsamen.
- Leberenzyme-induzierende Präparate, darunter Antiepileptika wie Carbamazepin und Phenytoin, können den Abbau von Diazepam beschleunigen.
- Risperidon kann zur Entwicklung eines malignen neuroleptischen Syndroms (NMS) beitragen.
- Theophyllin (in niedrigen Dosen) kann die beruhigende Wirkung von Diazepam abschwächen.
- Trizyklische Antidepressiva, darunter Amitriptylin, können ihre Konzentration erhöhen und cholinerge Effekte verstärken; gleichzeitig ist eine Verstärkung ihrer unterdrückenden Wirkung auf das Zentralnervensystem wahrscheinlich.
- Zimtidin, Omeprazol und Disulfiram können die Intensität und Dauer der Diazepam-Wirkung erhöhen.
- Ethanol, das in Präparaten enthalten ist, verstärkt die unterdrückende Wirkung auf das Zentralnervensystem (vorzugsweise auf das Atemzentrum) und kann ein Syndrom der pathologischen Trunkenheit hervorrufen.
Bei Patienten, die über längere Zeit Beta-Blocker, zentral wirkende Antihypertensiva, Antikoagulanzien oder Herzglykoside eingenommen haben, ist eine Prognose der Mechanismen und Stadien der medikamentösen Wechselwirkung oft nicht möglich.
Lagerfristen und Lagerbedingungen.
Das Präparat sollte an einem trockenen, dunklen Ort für Kinder unzugänglich bei einer Temperatur von bis zu 25 °C aufbewahrt werden.
Die Haltbarkeitsdauer beträgt drei Jahre.
Das Hustenmittel Terpinkod ist einer der Marktführer, jedoch nicht aufgrund seiner therapeutischen Wirkung.

Bei einem so qualvollen Schnupfen, dass jeder Seufzer zum Sieg wird, lässt sich die Hitze und das Gelenkreißen durch bloßes Denken beheben.
Rubrik: Artikel zur Gesundheit.
Die charakteristischen Symptome einer allergischen Rhinitis – Schnupfen, Nasenschwellung, Jucken und tränende Augen – entstehen durch den Kontakt von Allergenen (wie Blütenstaub, Hausstaub oder Tierhaaren) mit der Nasenschleimhaut; diese unangenehmen Empfindungen sind häufig störend.
Rubrik: Artikel zur Gesundheit.
Weiße Zähne und das Hollywood-Lächeln sind der Traum vieler Menschen. Lange wurde angenommen, dass Zahnverfall und Farbveränderungen die Folge falscher Ernährung, Rauchens sowie unzureichender Zahnpflege seien; doch dieses Paradox zeigt sich heute trotz der Vielfalt an Zahnpasten, Bürsten und Mundspülungen: Die Zahl der Betroffenen nimmt nicht ab, sondern steigt sogar bei kleinen Kindern, die Kaffee trinken. Worin liegt das Problem?
Rubrik: Artikel zur Gesundheit.
Das Leben der modernen Frau ist sehr komplex; die Möglichkeiten zur Selbstverwirklichung sind breit gefächert und umfassen nicht nur Bildung und Karriere, sondern auch Freude am Leben.
Rubrik: Artikel zur Gesundheit.
Der Name dieser Erkrankung spiegelt das Problem präzise wider: Sie entsteht durch einen Blutdruckanstieg im Bereich des Verschlusses eines Korsetts an einer bestimmten Wirbelsäulenzone. Dies führt zu einer Einschränkung der Beweglichkeit der Brustwirbelsäule und verursacht dort starke Schmerzen.
Rubrik: Gesundheitsartikel
Laut Statistiken kann nur einer von zehn Russen auf eine befriedigende Zahnreihenversorgung zurückgreifen. Der statistische Durchschnittswert für kariöse Zähne liegt bei sechs pro Person. Zum Vergleich: Diese Kennziffer für Europäer ist fast sechsmal niedriger.
Rubrik: Gesundheitsartikel
Immer mehr familiäre Paare trennen sich, nachdem sie an einer Prostatitis erkrankt sind. Die neue Sendung „Der weibliche Blick auf die Prostatitis" wird helfen, dies zu erkennen...
Rubrik: Gesundheitsartikel
Alle Nervenkrankheiten – in diesem Spruch liegt ein großer Haufen Wahrheit, sagen die Ärzte. Der ständige Stress führt zur Schwächung der Abwehrkräfte des Organismus, wodurch er für eine Vielzahl von Erkrankungen anfällig wird. Falsch ist die Annahme, dass Stress das Problem der Gegenwart sei. Das Leben der Menschen und hundert...
Rubrik: Gesundheitsartikel
Wie sind die Frauen? Schön, zart, leidenschaftlich und gleichzeitig nervös – diese Eigenschaften vereinen sie oft in sich. Doch ihre Stimmung kann plötzlich völlig gegensätzlich kippen: Am Morgen lachen und scherzen sie, am Abend weinen oder werden sie gereizt.
Rubrik: Gesundheitsartikel
Sind Sie Büroangestellte, Fahrer, Wintersportler oder glauben Sie, das Leben ohne Fahrrad sei unmöglich? Sie führen eine bewegungsarme Lebensweise.
Die Abteilung: Artikel über Gesundheit
Einmalige Hygienemittel für Erwachsene sind in bestimmten Situationen unverzichtbar, wobei ihre Anwendung jedoch oft ohne ausreichendes Bewusstsein erfolgt.
Die Abteilung: Artikel über Gesundheit
Laut der Weltgesundheitsorganisation wird Katarakt bei fast sieben Prozent der Bevölkerung diagnostiziert. Da die Erkrankung im Anfangsstadium meist keine besonderen Beschwerden verursacht, werden viele Fälle nicht sofort ärztlich behandelt; Katarakt ist zudem eine der häufigsten Augenkrankheiten und Hauptursache für Sehverlust.
Die Abteilung: Artikel über Gesundheit
Die Bauchspeicheldrüse erfüllt zwei Funktionen: Sie produziert Enzyme, ohne die eine Kohlenhydratverdauung unmöglich wäre...
Die Abteilung: Artikel über Gesundheit
Laut Statistiken leiden weltweit mehr als 500 Millionen Menschen an Schilddrüsenpathologien. Störungen der Drüsenfunktion führen zu schweren Stoffwechselveränderungen sowie Erkrankungen des Herzens, der Gefäße, Fortpflanzungsorgane und des Nervensystems; bei schwereren Verläufen kommt es zur Exzessivität.
Die Abteilung: Artikel über Gesundheit
Häufig dient unser Zuhause als Infektionsquelle, obwohl es sicher sein sollte. Krankheitserregende Bakterien fühlen sich nicht nur in unhygienischen Bedingungen wohl, sondern auch in der Wohnung, wenn die Belüftung häufig genutzter Bereiche fehlt. Welche sind diese Quellen? Wir betrachten zehn der am weitesten verbreiteten Stellen im Haushalt, die vom Infektionsrisiko her besonders gefährlich sind...
Die Abteilung: Artikel über Gesundheit
Das moderne Leben gewährt der Frau selten besonderen emotionalen Komfort und Sorglosigkeit. Müdigkeit und Unannehmlichkeiten bei der Arbeit sowie unbekannte Belastungen nehmen ihr das Gleichgewicht.
Die Abteilung: Artikel über Gesundheit
Gesund und gepflegt auszusehen bedeutet nicht nur, die Umgebung zu gefallen, sondern auch, sich stark, überzeugt und leistungsfähig zu fühlen. Experten im Bereich der Kosmetik weisen häufig darauf hin, dass viele Frauen verstehen, wie wichtig es ist, für ihre Haut zu sorgen.
Die Abteilung: Artikel über Gesundheit
Unter Neurose versteht man eine Pathologie des Nervensystems, bei der Abweichungen in den Funktionen der höheren nervösen Prozesse beobachtet werden. Häufig sind Kinder betroffen, deren Psyche noch nicht vollständig entwickelt ist. Als Vorbedingungen für das Auftreten solcher Störungen gelten eine ungesunde, feindselige Atmosphäre im Kollektiv oder in der Familie, starke und heftige Erschütterungen sowie zahlreiche andere Faktoren, die auf den kleinen Menschen negativ einwirken und verhindern, dass er Stress überwindet.
Die Abteilung: Artikel über Gesundheit
Röntgenologische Forschungsmethoden werden seit über einem Jahrhundert in der Medizin eingesetzt; durch sie wurden Millionen von Leben gerettet. In m...
Die Abteilung: Artikel über Gesundheit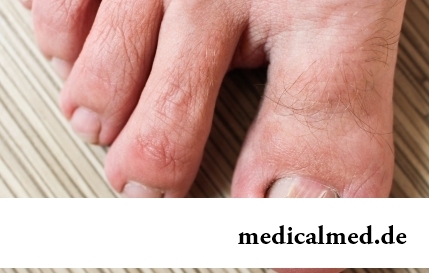
Der Begriff „Onychokryptose" ist für die Mehrheit der Bevölkerung unbekannt. Heute bezeichnen Ärzte dieses weit verbreitete Problem als das Hineinwachsen des Nagelrandes aufgrund umgebender Texturen, was einen entzündlichen Prozess auslöst. Gewöhnlich betrifft diese Erkrankung die Daumen der Füße und wird häufig von Schmerzen begleitet.
Die Abteilung: Artikel über Gesundheit
Das Rauchen wirkt nicht nur negativ auf das Wohlbefinden des Konsumenten, sondern macht den Nutzer auch zum Luftverschmutzer durch Substanzen, die für die Umgebung potenziell gefährlich sind. In den letzten Jahren ist die Zahl der Menschen, die entschlossen sind, diese schädliche Gewohnheit zu beenden, erheblich gestiegen. Doch dieses Unterfangen ist kompliziert: Sobald der Mensch aufhört zu rauchen, leidet er sofort unter Entzugssymptomen. Zudem erleben viele ehemalige Raucher in der ersten Zeit große Enttäuschung, da...
Die Abteilung: Artikel über Gesundheit
Das Befinden des Menschen hängt von vielen Faktoren ab. Einer der wichtigsten ist ständig aktiv, ohne jedoch die motorische Funktion zu beeinträchtigen...
Die Abteilung: Artikel über Gesundheit
Der Begriff "Gluten" (alternativ auch als Kleber bezeichnet) umfasst eine Gruppe von Proteinen, die in Roggen, Gerste und Weizen vorkommen. Für die Mehrheit der Bevölkerung ist der Verzehr glutenhaltiger Lebensmittel nicht nur sicher, sondern oft sogar sehr nützlich. Dennoch kursieren zahlreiche Mythen...
Die Abteilung: Artikel über Gesundheit
Gelenkerkrankungen beginnen für den Betroffenen häufig unmerklich. Die ersten Stadien des Knorpelabbaus, die das weiche und reibungslose Gleiten der Gelenkflächen gewährleisten, verlaufen langsam und völlig schmerzfrei. Besonders bedauernd ist, dass dieser Prozess nicht zwingend mit fortgeschrittenem Alter einhergeht: Eine Degeneration der Gelenke kann bereits nach dem 30. Lebensjahr auftreten. Das bedeutet, dass jeder arbeitsfähige Mensch jederzeit auf unangenehme Symptome stoßen kann...
Die Abteilung: Artikel über Gesundheit
Nächtliche Albträume zählen zu den unangenehmsten Zuständen. Nach Statistiken treten sie bei 4 % der erwachsenen Menschen und fast bei 70 % der Kinder auf, und...
Abteilung: Artikel über Gesundheit
Ärzte betonen, dass unter erwachsenen Russlandbewohnern nur sehr wenige Personen sind, die gar nicht mit Rückenschmerzen bekannt sind. Dabei beeilen sich die überwiegende Mehrheit der Patienten, die dieses Unwohlsein periodisch erleben, kaum, sich ärztlich behandeln zu lassen. Von hundert...
Abteilung: Artikel über Gesundheit
Rübe, Rettich und Meerrettich – einst genossen diese und andere Lebensmittel bei unseren Vorfahren große Beliebtheit nicht nur als sättigende Nahrung, sondern auch als Heilmittel gegen viele Krankheiten. Leider ist der Konsum einiger dieser Pflanzen seit langem aus der Mode geraten, und die einst beliebten Gemüsesorten tragen kaum noch zur menschlichen Gesundheit bei. Die Einbeziehung solcher Lebensmittel in die moderne Ernährung stellt ein wirksames Mittel zur Prophylaxe und Behandlung von seltenen Erkrankungen dar.
Abteilung: Artikel über Gesundheit
