





Myokarditis
Karditis – Entzündung des Herzens unterschiedlicher Lokalisation sowie verschiedener Ätiologie. Die Erkrankung kann das Endokard, das Myokard sowie das Perikard betreffen; letzteres wird im Russischen als „okolosserdetschnuju den Beutel" bezeichnet. Der allgemeine Begriff „Karditis" wird derzeit verwendet, da die Entzündung mehrere Herzstrukturen gleichzeitig umfassen kann.
Karditis: Ätiologie und Pathogenese der Erkrankung
 Die führende Rolle bei der Entwicklung von Karditiden spielen infektiöse Erreger. Dazu zählen Viruskarditiden, die durch Darmviren (Koksaki), das Simplex-Herpesvirus, JESNO, Zytomegalievirus, Rubivirus sowie Adenoassoziierte Viren ausgelöst werden. Zudem können bakterielle, parasitäre und pilzartige Infektionen sowie allergische Reaktionen als Auslöser dienen. Als eigenständige Entität wird die Karditis essentiellen Charakters betrachtet, bei der keine spezifischen Ursachen für den entzündlichen Prozess identifiziert werden können.
Die führende Rolle bei der Entwicklung von Karditiden spielen infektiöse Erreger. Dazu zählen Viruskarditiden, die durch Darmviren (Koksaki), das Simplex-Herpesvirus, JESNO, Zytomegalievirus, Rubivirus sowie Adenoassoziierte Viren ausgelöst werden. Zudem können bakterielle, parasitäre und pilzartige Infektionen sowie allergische Reaktionen als Auslöser dienen. Als eigenständige Entität wird die Karditis essentiellen Charakters betrachtet, bei der keine spezifischen Ursachen für den entzündlichen Prozess identifiziert werden können.
Die Pathogenese der Karditiden lässt sich wie folgt beschreiben: Der Erreger dringt direkt in das Herzgewebe (Endokard, Myokard, Perikard) ein und infiziert die Myozyten – die spezialisierten Zellen, die die Grundlage der Muskelstruktur bilden. Die Replikation erfolgt vorrangig auf Kosten der Proteinstrukturen dieser Zellmembranen, wodurch die Funktion der Wirtzellen erheblich beeinträchtigt wird. Als Reaktion auf die Infektion steigt die Interferonproduktion im Organismus an; dies hemmt jedoch eine weitere Ausbreitung des Erregers im Herzmuskel. Eine protrahierte (verlängerte) Reaktionsphase des Organismus auf den Einbruch des Erregers in das Herzgewebe wird nur selten beobachtet; bei solchen Fällen handelt es sich um latente oder persistierende Invasionen. In der Regel wird der Erreger neutralisiert und rasch eliminiert. Während der Rehabilitationsphase kommt es in den betroffenen Geweben zu einer floriden Kollagensynthese, die zur Verhärtung führt und sich in fibröses Gewebe verwandelt, wodurch sie Nekroseherde ersetzt.
Rheumatische Kardiitis: Einordnung und Differenzierung
Nicht-rheumatische Kardiitis – Entzündung der Herzbeutel und -hüllen, bedingt durch verschiedene Faktoren mit Ausnahme von Rheuma und anderen systemischen Erkrankungen.
Rheuma: entzündlicher Systemprozess mit dem Hauptlokalisationsherd in den Herzbeutel- und -hüllen. Die Rheumakarditis ist die Hauptmanifestationsform des rheumatischen Prozesses im Organismus.
Nicht-rheumatische Kardiitiden werden bei Patienten aller Altersgruppen und Geschlechter diagnostiziert. Allerdings treten Kardiitiden häufiger im frühen Alter auf; Kinder sind einem höheren Risiko für eine Kardiitis ausgesetzt.
In der modernen medizinischen Praxis erfolgt die Einordnung rheumatischer Kardiitiden nach Entstehungszeit, Erreger-Typ, Schweregrad und Verlaufstyp sowie dem Ausgang.
Nach der Entstehungszeit werden Kardiitiden in angeborene und erworbene unterteilt. Angeborene Kardiitiden entstehen durch eine intrauterine Virus- oder bakterielle Infektion der Mutter. Frühe angeborene Kardiitiden resultieren aus einer Infektion in den 4.–7. Schwangerschaftswochen, während späte angeborene Kardiitiden auf Infektionen im dritten Trimester zurückzuführen sind. Erworbene Kardiitiden beim Kind treten äußerst selten auf und entstehen durch eine akute Infektion (Sepsis, Influenza, Pneumonie).
Je nach Verlaufstyp werden Kardiitiden wie folgt eingeteilt:
- Akut: Die Dauer des entzündlichen Prozesses beträgt maximal drei Monate.
- Subakut: Die Dauer der Kardiitis beträgt maximal 18 Monate.
- Chronisch: Die Dauer des Prozesses überschreitet 18 Monate.
Bei der Diagnostik von Kardiitiden beim Kind ist eine Differenzierung zur Mitralstenose, angeborenen Herzfehlern, Tumoren im Herzen, Rheuma sowie extrakardialen Arrhythmien erforderlich.
Kardiitis beim Kind: Risiken und Komplikationen
 Der Ausgang der Karditis beim Kind hängt von vielen Faktoren ab: der erblichen Veranlagung, dem allgemeinen Zustand des Organismus, dem Alter des Kindes zum Zeitpunkt der Erkrankung sowie dem Zustand der Immunität und der rechtzeitigen, effektiven Therapie.
Der Ausgang der Karditis beim Kind hängt von vielen Faktoren ab: der erblichen Veranlagung, dem allgemeinen Zustand des Organismus, dem Alter des Kindes zum Zeitpunkt der Erkrankung sowie dem Zustand der Immunität und der rechtzeitigen, effektiven Therapie.
Mögliche Ausgänge der Kardiitiden sind:
- Eine vollständige Genesung ist nach Ablauf von 12 bis 18 Monaten seit Erkrankungsbeginn möglich. Bei chronischem und subakutem Verlauf tritt eine vollständige Genesung in der Regel nicht ein.
- Unter Arrhythmie versteht man eine Komplikation der Karditis im Kindesalter, die durch eine anhaltende Störung des Herzrhythmus gekennzeichnet ist; diese häufig auftretende Komplikation kann bei langdauernden Formen der Karditis zum Tod führen.
- Kardiosklerose und Hypertrophie des Herzmuskels: Bei diesen Komplikationen wird der Verlauf einer kindlichen Karditis als schwerer eingestuft; ein tödlicher Ausgang ist häufig zu erwarten.
- Lungenhypertonie: Eine Veränderung der Gefäße des Lungengefäßsystems von dauerhaftem Charakter, die die Prognose der Erkrankung verschlechtert.
Karditis: Symptome verschiedener Typen.
Die Symptome der Karditis hängen von der Ätiologie der Erkrankung, dem Zeitpunkt des Auftretens sowie der Form ab.
Bei der erworbenen akuten und subakuten Endokarditis können die Symptome extrakardialer Natur sein (also nicht auf Funktionsstörungen des Herzens zurückzuführen), zu denen zählen:
- Verminderter Appetit;
- Schläfrigkeit, rasche Ermüdung und Reizbarkeit;
- Übelkeit sowie Erbrechen.
Der symptomatische Komplex der Kardiitiden kann die Merkmale der auslösenden Infektion ergänzen: Hautrötungen und Effloreszenzen, Orchitis sowie Myalgie. Im Verlauf der Pathologie der Kardiitis werden die Symptome durch Zeichen einer Herzmangelhaftigkeit (Atemnot, Tachykardie, Arrhythmie) ergänzt. Bei Kindern im frühen Alter treten Unruhe und Husten auf. Der Schmerz manifestiert sich am Herzen; da das Kind dies noch nicht verbalisieren kann, zeigt es eine Reaktion auf Körperbewegungen (das Kind vermeidet heftige Bewegungen und weint bei Bewegung), sowie durch oberflächliche Atmung (die Brustkorb-Bewegung beim Atemzug ruft krankhafte Empfindungen hervor, was das Kind veranlasst, die Atemzugtiefe zu beschränken). Bei langdauernder Kardiitis können die Symptome lange Zeit unsichtbar bleiben. Das Krankheitsbild wird durch einen erstickenden Husten ergänzt, der in liegender Position zunimmt, sowie durch eine gelbrote Zyanose von Wangen, Lippen und Handflächen.
Die Kardiitis: Behandlung der Erkrankung
Die Behandlung der Kardiitis erfordert ein komplexes Vorgehen; die Taktik hängt von den Ursachen des Auftretens, dem Verlauf und der Dauer der Erkrankung ab. Bei akuter Kardiitis muss die Therapie unter stationären Bedingungen erfolgen, während in Remissionsphasen eine ambulante Behandlung durchgeführt wird. Zu den wichtigsten Medikamenten gehören Herzglykoside, Mittelförderer sowie Hormonpräparate. Im akuten Verlauf ist für Patientinnen strenge Bettruhe, eine Einschränkung der Flüssigkeitszufuhr (verminderte Urinausscheidung), eine vollwertige Ernährung mit Salzrestriktion und die Aufnahme kaliumreicher Lebensmittel wie Kartoffeln, Rosinen oder getrocknete Aprikosen erforderlich.
Oft wird Heilsport eingesetzt; in Remissionsphasen sind körperliche Belastungen hingegen kontraindiziert (es wird empfohlen, den Sportunterricht zu beenden oder einen zusätzlichen freien Tag einzulegen).
Nach überstandener Endokarditis sind prophylaktische Impfungen für drei bis fünf Jahre kontraindiziert. Bei rechtzeitiger Diagnostik und korrekter Behandlungstaktik ist die Prognose günstig.
Der 74-jährige Australier James Harrison spendete über 1.000 Mal Blut; bei ihm liegt eine seltene Blutgruppe, deren Antikörper Neugeborenen mit schwerer Anämie das Überleben ermöglichen. So rettete der Australier etwa zwei Millionen Kinder.
Die Geschichte der Menschheit umfasst zahlreiche Epidemien, deren Ausbruch von Zeitzeugen und Historikern oft mit dem Ende des Lichtes verglichen wurde.
Abteilung: Artikel zur Gesundheit.
Die Methodik der Akupunktur (Igloreflexotherapie) wird seit über drei Jahrtausenden therapeutisch eingesetzt. In den meisten entwickelten Ländern ist sie als etablierte medizinische Disziplin weit verbreitet und anerkannt. Die Wirkung der feinen Nadeln auf die sogenannten Punkte...
Abteilung: Artikel zur Gesundheit.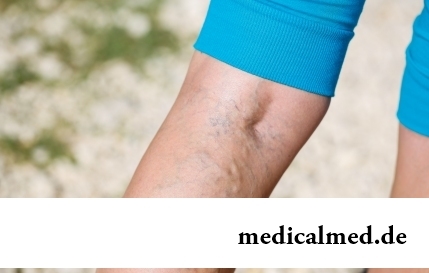
Laut Statistik betrifft Varikose etwa die Hälfte der erwachsenen Bevölkerung. In der Regel befällt diese Erkrankung vorwiegend oberflächliche Gefäße und manifestiert sich durch charakteristische kosmetische Defekte. Viel gefährlicher wird eine Thrombose tiefer Venen eingeschätzt, da dieses Leiden in den Anfangsstadien oft unmerklich verläuft und bei fortgeschrittenem Verlauf ernste Risiken birgt – die Thrombose. Dieser Zustand ist gekennzeichnet durch die Bildung eines Blutpfropfs...
Abteilung: Artikel zur Gesundheit.
Vor 10 bis 15 Jahren galt das Vorhandensein eines Computers in einer Wohnung als Seltenheit, und die Büroräume waren ausschließlich im Privatbereich untergebracht...
Abteilung: Artikel zur Gesundheit.
Welche Eigenschaften prägen sie, Frau? Schön, zart, leidenschaftlich, aber auch windig, heftig und nervös. Noch mehr überraschend ist, dass diese gegensätzlichen Qualitäten gleichzeitig in ihr vorhanden sind. Doch ihre Stimmung kann sich plötzlich völlig ändern: am Morgen...
Abteilung: Artikel zur Gesundheit.
Hämorrhoiden stellen eine sehr häufige Erkrankung dar. Periodisch auftretende Entzündungen und Blutungen verursachen bei fast 15 % der Erwachsenen erhebliches Unbehagen. Durch eine bewusste Ursachenanalyse und Vorsorge kann das Leiden jedoch signifikant gemildert und die Krankheitsprogression verlangsamt werden.
Rubrik: Artikel zur Gesundheit
Die wissenschaftlich belegte Tatsache, dass zuckerreiche Ernährung für die Mehrheit der Menschen attraktiv ist, wurde in diesem Kontext leider nicht berücksichtigt.
Rubrik: Artikel zur Gesundheit
Die Geburt ist das wichtigste Ereignis im Leben jeder Frau. Während es traditionell so gesehen wird, dass Frauen ein Kind gebären, wird heute zunehmend diskutiert, ob Männer an der Geburt teilnehmen sollten – ob dies zulässig sein muss, bleibt jedoch eine offene Frage.
Rubrik: Artikel zur Gesundheit
Jod zählt zu den wichtigsten Spurenelementen im menschlichen Körper. Seine Hauptfunktion besteht in der Synthese von Schilddrüsenhormonen, die für die Regulation der meisten Stoffwechselprozesse verantwortlich sind; diese Hormone bestehen zu über 65 % aus Jod. Ein Jodmangel führt zur Senkung der Hormonproduktion und kann, wie Studien zeigen, zur Entwicklung einer Hypothyreose führen. Ein langanhaltender Mangel kann zudem kardiovaskuläre, knöcherne sowie gastrointestinale Probleme verursachen.
Rubrik: Artikel zur Gesundheit
Trotz weit verbreiteter Meinungen ist die Multiple Sklerose weder durch sklerotische Wandveränderungen der Gefäße noch mit dem Alter assoziiert.
Rubrik: Artikel zur Gesundheit
Rhinitis wird durch Symptome wie Schnupfen, Nasenschwellung und Juckreiz gekennzeichnet; sie entsteht durch den Kontakt von Allergenen (Blütenstaub, Hausstaub, Tierhaare) mit der Nasenschleimhaut und führt häufig zu unangenehmen Empfindungen.
Rubrik: Artikel zur Gesundheit.
Der Bierkonsum in unserem Land ist sehr hoch; laut Statistik trinken statistisch durchschnittliche Russen (einschließlich Frauen und Kinder) jährlich über 60 Liter dieses Getränks. Diese Menge ist zwar geringer als in Tschechien oder Deutschland, dennoch eindrucksvoll. Man darf sich hier nicht freuen: Trotz Versicherungen der Produzenten, dass Bier absolut unschädlich sei, dürfen die Folgen eines floriden Konsums keinesfalls positiv bewertet werden; nur das Spektrum negativer Wirkungen...
Rubrik: Artikel zur Gesundheit.
Röntgenologische Forschungsmethoden werden in der Medizin seit über hundert Jahren eingesetzt und haben Millionen Leben gerettet. In m...
Rubrik: Artikel zur Gesundheit.
Die moderne Gesellschaft scheint in zwei Lager geteilt: Während eine Gruppe davon überzeugt ist, dass allein Frauen für die Kontrazeption verantwortlich sind, geht die andere Gruppe davon aus, dies sei Aufgabe der Männer. Zwischen diesen Ansichten...
Rubrik: Artikel zur Gesundheit.
Unter Neurose versteht man eine Pathologie des Nervensystems mit Abweichungen im Funktionieren der höheren nervösen Prozesse. Am häufigsten betroffen sind Kinder mit noch nicht reifer Psyche. Als Auslöser gelten eine ungesunde, feindselige Atmosphäre in Familie oder Kollektiv sowie starke emotionale Erschütterungen; zudem fehlt vielen Kindern die Fähigkeit, Stress zu bewältigen...
Rubrik: Artikel zur Gesundheit.
Herz- und Gefäßkrankheiten führen zu einer Störung der Organ- und Gewebeversorgung mit daraus resultierenden Funktionsstörungen.
Rubrik: Artikel zur Gesundheit.
Die Transfusion von Spenderblut hat eine fast hundertjährige Geschichte. Obwohl dieses Verfahren für viele Menschen alltäglich ist, wird der Blutentzug bis heute von zahlreichen Mythen umgeben. Heute haben wir uns zum Ziel gesetzt, die am weitesten verbreiteten Irrtümer aufzuklären.
Rubrik: Artikel zur Gesundheit.
Bei Störungen des Immunsystems, die sich als Allergien manifestieren, leiden laut Statistik mehr als 40 % der Weltbevölkerung. Meistens werden diese pathologischen Reaktionen durch Lebensmittelzusatzstoffe, tierische Wolle, Medikamente, Haushaltschemikalien sowie Pflanzenpollen ausgelöst. Einerseits verursachen solche Erkrankungen erhebliche Schäden am menschlichen Leben.
Rubrik: Artikel zur Gesundheit.
Jeder Mensch leidet im Laufe seines Lebens mindestens 200-mal an einer Infektion der oberen Atemwege (ORWI). Das Morbiditätsmaximum fällt in die kalte Jahreszeit; dabei treten Erkrankungen jedoch nicht ausschließlich bei niedrigen Temperaturen auf.
Rubrik: Artikel zur Gesundheit.
Antibiotika – Verbindungen, die das Wachstum von Bakterien hemmen – gelten als medizinischer Durchbruch, da sie die Heilung zahlreicher früher unheilbarer Krankheiten wie Tuberkulose, Pest und Syphilis ermöglicht haben. Ihr Beitrag zur Rettung von Menschenleben ist...
Rubrik: Artikel zur Gesundheit.
Es mögen alle singen; kleine Kinder beschäftigen sich gerne mit dem Gesang, ohne dabei besonders auf den Ton zu achten, während Erwachsene sich meist schämen und fürchten, ihre Unfähigkeit in dieser Hinsicht vorzuführen – vergeblich: Gesang wirkt sehr gesundheitsfördernd.
Abteilung: Artikel über die Gesundheit
Für viele Paare ist die Familienplanung eine wesentliche Frage; an erster Stelle steht dabei das Problem der Auswahl effektiver Methoden...
Abteilung: Artikel über die Gesundheit
Moderne Schuhe sind außerordentlich vielfältig; sie haben längst aufgehört, nur Schutz für die Beine zu sein. Heute wählen Stiefel und Sandalen nicht primär nach Bequemlichkeit und Funktionalität aus, sondern orientieren sich an Aussehen, Marke und dem Wunsch zur Ergänzung des Outfits...
Abteilung: Artikel über die Gesundheit
Die Bedeutung der Nieren für den Organismus ist kaum zu unterschätzen: Diese Organe erfüllen nicht nur die Aufgabe der Blutreinigung von Abbauprodukten und der Ausscheidung überschüssiger Flüssigkeit, sondern sind auch für die Produktion bestimmter Hormone verantwortlich, die zur Aufrechterhaltung des normalen Knochenzustands notwendig sind, sowie für die Bildung roter Blutzellen (Erythrozyten).
Abteilung: Artikel über die Gesundheit
Fast jeder kennt Schnupfen. Zwar glaubt man oft, über ausreichendes Wissen und Erfahrung zu verfügen, um ihn richtig zu behandeln – doch dies trifft nicht immer zu.
Abteilung: Artikel über die Gesundheit
Das endokrine System erfüllt im menschlichen Organismus eine außerordentlich wichtige Rolle, da es praktisch alle Lebensprozesse reguliert. Die Drüsen des Blutes produzieren spezielle Wirkstoffe – die Hormone –, welche biologische...
Abteilung: Artikel über Gesundheit
Phobie ist eine aufdringliche Angst vor einem bestimmten Inhalt, die wider Willen in der konkreten Situation gezeigt wird. Die Begriffe Phobie und Angst sind zwar ähnlich; doch während die Angst eine physische Abwehrfunktion der Psyche darstellt, stellt die Phobie eine Abweichung davon dar. So kann der Mensch unbewusste, grundlose Ängste vor alltäglichen Erscheinungen – etwa vor der Fahrt mit der U-Bahn oder einem einfachen Hund –, die von neurotischen Symptomen (Zittern, Schüttelfrost) begleitet werden, nicht ertragen.
Abteilung: Artikel über Gesundheit
Weiße Zähne und das Hollywood-Lächeln – der Traum vieler Menschen. Lange Zeit wurde angenommen, dass ein Überfall auf die Zähne und eine Veränderung ihrer Farbe das Schicksal jener...
Abteilung: Artikel über Gesundheit