Lymphadenitis
Lymphadenitis ist eine Entzündung der Lymphknoten, die häufig von einem eitrigen Prozess begleitet wird. Die häufigsten Ursachen sind Streptokokken und Staphylokokken, die in die Lymphknoten bei einer Lymphangitis gelangen. Meistens wird die Lymphadenitis im Bereich des Schambeins sowie in der Leiste lokalisiert. Häufiger tritt sie bei Kindern auf.
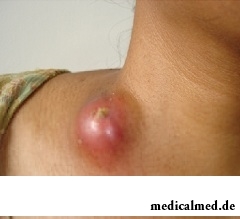
Ursachen der Lymphadenitis
Krankheitserreger sind pyogene Mikroorganismen, die aus Herden eitriger Entzündungen (wie Panaritien oder Phlegmonen) in die Lymphknoten eindringen. Dies geschieht entweder durch direkten Kontakt mit den Erregern sowie über das Blut oder die Lymphe.
Die Lymphadenitis kann eitrig oder nicht-eitrig sein und wird nach der Dauer des Verlaufs als akut oder chronisch unterschieden. Der eitrige Entzündungsprozess kann sich auf einen einzelnen Lymphknoten erstrecken oder benachbarte Strukturen betreffen. Bei einer eitrigen Lymphadenitis ist die Bildung eines ausgedehnten Eiterherdes in den Weichteilen – das Adenophlegmon – charakteristisch.
Symptome der Lymphadenitis
Charakteristische Merkmale der Lymphadenitis bei Kindern und Erwachsenen sind starke Schmerzen, die dazu führen, dass der Patient die Gliedmaßen in einer bestimmten Lage hält. Beim Erkrankten steigt die Körpertemperatur und es bildet sich eine Wassergeschwulst (Ödem). Im späten Stadium der Lymphadenitis können Schwellungen und Leukozytose auftreten.
Arten der Lymphadenitis
Lymphadenitis tritt akut, chronisch, spezifisch und unspezifisch auf.
Hauptursachen der unspezifischen Lymphadenitis sind Staphylokokken, Streptokokken, seltener andere pyogene Mikroben sowie Zerfallsprodukte von Geweben aus primären Infektionsherden. Zu den primären Herden gehören eitrige Wunden, Phlegmonen, Furunkel, celluläre Entzündungen, Thrombophlebitis, trophische Geschwüre und Osteomyelitis; hier gelangen Mikroben und Toxine über Kontakt-, hämatogene oder lymphogene Wege in die Lymphknoten. Auch können Mikroben bei Verletzungen direkt in die Lymphknoten eindringen, wodurch die Lymphadenitis eine primäre Erkrankung darstellt.
Das Eindringen von Mikroben in die Lymphknoten provoziert einen Entzündungsprozess, dessen Ergebnis hämorrhagische, seröse, fibrinöse oder eitrige Lymphadenitis sein kann. Wird die Behandlung der Lymphadenitis nicht durchgeführt, kann die Krankheit zu irreversiblen Prozessen wie Nekrose, Abszedierung und eitriger Gewebszerstörung führen. Im Anfangsstadium der Erkrankung kommt es zur Schädigung des Endothels, Erweiterung der Sinus und Entstehung einer Stauungsblutfülle.
Bei einfacher Lymphadenitis bleibt die Entzündung in der Regel innerhalb der Lymphkapsel; bei destruktiver Form kann sich der entzündliche Prozess auf das umgebende Gewebe ausdehnen.
Die unspezifische Lymphadenitis kann akut oder chronisch sein.
Die akute unspezifische Lymphadenitis beginnt mit Kopfschmerzen, Schwellung und Verschiebung der Lymphknoten; weitere Symptome sind Fieber und allgemeines Unwohlsein. Wenn der Entzündungsprozess keinen ausgeprägten Charakter hat, leidet der Allgemeinzustand des Patienten nur geringfügig; man bemerkt die Verschiebung der Lymphknoten, ihre Vergrößerung und Induration. Beim Fortschreiten der Erkrankung und dem Übergang in die destruktive Form verschlimmern sich alle Symptome: Die Schmerzen werden heftiger, und die Haut über den Lymphknoten wird hyperämisch.
Bei der Entwicklung einer Adenophlegmone verschlechtert sich der Allgemeinzustand des Patienten erheblich; das Fieber steigt stark an, manchmal bis zu kritischen Werten, es treten Tachykardie, Schüttelfrost, starke Schwäche und Kopfschmerzen auf.
Die akute unspezifische Lymphadenitis ist durch die Gefahr von Komplikationen wie Thrombophlebitis, Ausbreitung des eitrigen Prozesses in subkutane Räume und metastatische Infektionsherde (Lymphfisteln, Sepsis) gekennzeichnet.
Chronische unspezifische Lymphadenitis bei Kindern und Erwachsenen kann aus akuter Lymphadenitis entstehen oder durch Rezidivierung entzündlicher Erkrankungen wie chronischer Mandelentzündung, Mikrotraumen oder Entzündungen der Zähne verursacht sein; in der Regel geht die chronische Lymphadenitis äußerst selten in eine eitrige Form über.
Zu den Symptomen der chronischen unspezifischen Lymphadenitis gehören: Vergrößerung und Induration der Lymphknoten, die lange Zeit bestehen bleiben und pathologisch verändert sind; gelegentlich treten Komplikationen wie Wassergeschwülste, Lymphostase oder Elephantiasis sowie Störungen des Lymphabflusses auf.
Die Ursachen einer Lymphadenitis sind spezifisch Tuberkulose, Syphilis, Aktinomykose, Pest und andere Erkrankungen; so kann beispielsweise die Bronchiallymphknotentuberkulose bei Kindern im Verlauf der primären Tuberkulose am häufigsten beobachtet werden.
Im akuten Stadium einer Lymphadenitis wird eine starke Erhöhung der Körpertemperatur, eine Zunahme des Lymphflusses sowie Symptome einer Organismusintoxikation festgestellt; die Prozesse in den Lymphknoten sind entzündlich-nekrotischer Natur.
Die Diagnostik der Lymphadenitis.
Zur Diagnosestellung berücksichtigt der Arzt die allgemeine klinische Symptomatik des Patienten und die anamnestischen Angaben.
Zur Präzisierung der Diagnose wird dem Patienten eine Punktion des Lymphknotens angeboten; bei besonders schweren Fällen ist eine chirurgische Abtragung der Lymphknoten zur histologischen Untersuchung möglich.
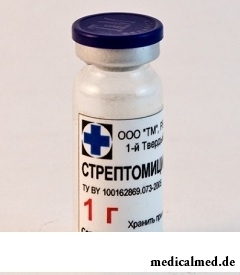
Die Behandlung der Lymphadenitis.
Das Verfahren zur Behandlung einer akuten nichtspezifischen Lymphadenitis hängt von der Schwere des Prozesses ab: In den Anfangsstadien wird vorrangig eine konservative Therapie angewendet. Für das betroffene Organ ist vollständige Ruhe, eine UHT-Behandlung und eine adäquate Therapie des Infektionsherdes (Drainage des Abszesses, zeitgerechte Öffnung von Abszessen und Phlegmonen) vorgesehen; dem Patienten werden Antibiotika verschrieben. Eitrige Lymphadenitis wird vorrangig chirurgisch behandelt: Öffnung der Adeno-Phlegmone, der Abszesse, Entleerung des Eiters und Drainage der Wunden.
Die Behandlung einer chronischen nichtspezifischen Lymphadenitis ist auf die Beseitigung der Grunderkrankung gerichtet, welche die Lymphadenitis provoziert hat.
Eine spezifische Lymphadenitis wird je nach Art der Infektion und dem Ausmaß tuberkulöser Veränderungen in den Organen behandelt; bei floriden Prozessen werden Präparate der ersten Linie verschrieben: Streptomycin, Tubasid in Kombination mit Etionamid, PASK, Pirasinamid, Protionamid oder Ethambutol. Die Behandlung einer spezifischen Lymphadenitis ist langwierig (bis zu anderthalb Jahren). Bei ausgeprägtem eitrigen Prozess wird dem Patienten eine Antibiotika-Therapie verordnet.
Die Prophylaxe der Lymphadenitis.
In erster Linie muss man sich für die Prophylaxe von Lymphadenitis bemühen, indem man Traumen vermeidet und Infektionen rational und rechtzeitig bekämpft sowie eiterige Entzündungen behandelt.
Die seltenste Erkrankung ist die Krankheit „Kura". Nur Vertreter des Stammes der Kura auf Neuguinea leiden daran. Der Patient stirbt vor Lachen. Es wird angenommen, dass die Ursache für das Entstehen dieser Krankheit das Essen menschlichen Gehirns ist.
Heute sind neben 30 weiteren Erkrankungen bekannt, die sexuell übertragbar sind; ihre weit verbreitete Häufigkeit ist außerordentlich...
Abteilung: Artikel zur Gesundheit.
Die Anwendung von Kochsalz in therapeutischen Zwecken reicht nicht einmal ein Jahrhundert zurück; besonders erfolgreich gelten Applikationen mit einer Salzlösung getränkten Textilien, die antibakterielle und entzündungshemmende Effekte entfalten.
Die Abteilung: Artikel über Gesundheit
Für die Mehrheit der arbeitenden Menschen ist das Problem des Perekussow (Verdauungsstörungen) sehr belastend. Bald oder spät stellt sich die Frage: Wie kann man zwischen Frühstück und Mittagessen oder Mittagessen und Feierabend so essen, dass man energetisch aufgefüllt wird, ohne den Organismus durch schädliche Komponenten oder überflüssige Kalorien zu überlasten? Wir bieten Ihnen ein Verzeichnis von Lebensmitteln an, das diesen Anforderungen vollständig entspricht.
Die Abteilung: Artikel über Gesundheit
Nach Statistiken leidet etwa die Hälfte der gesamten erwachsenen Bevölkerung an Varikose. Wie...
Die Abteilung: Artikel über Gesundheit
Bierliebhaber in unserem Land sind sehr zahlreich. Laut Statistik konsumiert jeder statistisch durchschnittliche Russe (einschließlich Frauen und Kinder) pro Jahr neben 60 Litern dieses Getränks. Das ist nicht so viel wie in Tschechien oder Deutschland, doch die Zahl bleibt dennoch beeindruckend. Radowa...
Die Abteilung: Artikel über Gesundheit
Dass eine Ernährung mit erhöhtem Zuckergehalt für die Mehrheit der Menschen attraktiv ist, ist eine wissenschaftlich bestätigte Tatsache. Dies liegt jedoch nicht an Unmäßigkeit oder Undiszipliniertheit: Das süße Essen vom Säuglingsalter verbindet sich mit dem Gefühl von Ruhe und Sicherheit, das das Kind beim Absorbieren der Muttermilch erfährt. Zudem verstärkt Zucker im menschlichen Organismus die Leistung der „Glückshormone", die wir so benötigen. Dennoch findet das Leben selten ohne Süßes statt: Der Verlust davon ist viel zu groß.
Die Abteilung: Artikel über Gesundheit
Wahrscheinlich gibt es keinen Menschen, dem eine Erkältung nicht wehtut. Schnupfen, Husten und Kopfschmerzen – diese Symptome sind jedem bekannt. Der Berg...
Die Abteilung: Artikel über Gesundheit
Das Myom uteri wird häufiger diagnostiziert als bei Frauen jünger als 35 Jahre. Diese gutartige Neubildung löst sich in frühen Stadien erfolgreich mit Hilfe medikamentöser Präparate auf; eine operative Intervention ist nur dann erforderlich, wenn...
Die Abteilung: Artikel über Gesundheit
Das Gesundheitsverhalten steht heute im Fokus, und viele Eltern überlegen, ob das Kind Sport betreiben sollte. Doch werden die Trainings ihm helfen, stark und ausdauernd zu werden, die Bewegungskoordination verbessern sowie positive Effekte auf die Psyche erzielen: er wird disziplinierter und zielstrebig...
Die Abteilung: Artikel über Gesundheit
Welche ist sie, Frau? Schön, zart, leidenschaftlich und gleichzeitig windig, heftig und nervös. Was noch mehr seltsamerweise auffällt: von allem et...
Die Abteilung: Artikel über Gesundheit
Es herrscht die Meinung vor, dass bei niedrigen Temperaturen die Unversehrtheit der Lebensmittel länger gewährleistet ist und dies dank dem Kühlschrank als primärer Aufbewahrungsort für Nahrung besser ist. Meistens ist das zutreffend; es existiert jedoch eine Reihe von Lebensmitteln, bei denen...
Die Abteilung: Artikel über Gesundheit
Der Hirnschlag ist eine der am häufigsten verbreiteten Erkrankungen des Menschen; jährlich werden weltweit neben 6 Millionen Fällen dieser Pathologie registriert. Laut medizinischer Statistik ereignen sich Schlaganfälle fast dreimal so oft wie Herzinfarkte. Die Erkrankung verläuft schwerwiegend und hat das unerfreuliche Ergebnis: die Tödlichkeit liegt bei bis zu 40 % unter den Frauen und 25 % unter den Männern. Der bedeutende Bereich der Patienten, die einen Hirnschlag erlebten, kann vollständig nicht wiederhergestellt werden. Wir bieten den Lesern an, sich darüber zu informieren...
Die Abteilung: Artikel über Gesundheit
Der kleine, der vor kurzem das Licht der Welt erblickte, ist von der Liebe seiner erwachsenen Familienangehörigen und ihren Sorgen umgeben; ohne diese kann der Knirps nicht existieren.
Die Abteilung: Artikel über Gesundheit
Wenn die Nahrungsaufnahme erschwert ist und eine vollwertige Ernährung fehlt, greifen Perekussys – kleine Portionen nach dem Umfang – ein, um den Blutzuckerspiegel zu stabilisieren. Das Verhältnis der Diätassistenten zu Perekussys ist oft negativ, jedoch nur wegen des Zustands in Katsch...
Die Abteilung: Artikel über Gesundheit
Ein unmittelbarer Grund für die Entwicklung einer Candidose (bei stillenden Frauen) ist das Leben einzelliger Pilze der Gattung Candida, die den Hefen ähneln. In der Norm bilden diese Mikroorganismen die Mikroflora in den Mundhöhlen und Darmkanälen der Mehrheit der Menschen sowie auf den weiblichen Geschlechtsorganen. Pathologische Erscheinungen treten auf, wenn sich diese Pilze übermäßig vermehren; dabei entsteht ein entzündlicher Prozess, der Schleimhäute treffend befällt und sehr unangenehm wird...
Die Abteilung: Artikel über Gesundheit
Ayurveda ist eine uralte Heilkunst, die uns aus Indien kam. Sie vermittelt Wissen zur Aufrechterhaltung von Körper und Geist.
Die Abteilung: Artikel über Gesundheit
Keiner von uns ist gegen das schwere Leiden eines nahen Menschen versichert. Es kommt vor, dass jemand zu einem Bettlägerigen wird und in diesem Zustand verbleibt. Dies unterdrückt sowohl den Betroffenen als auch alle anderen bis zum Äußersten...
Abteilung: Artikel zur Gesundheit
Schnupfen, Nasenschwellung und Juckreiz der Augen – charakteristische Symptome einer allergischen Rhinitis, die durch das Treffen von Allergenen (Blütenstaub, Hausstaub, Tierhaare usw.) mit der Nasenschleimhaut entstehen. Diese unangenehmen Empfindungen beunruhigen häufig, führen zu Kopfschmerzen, erhöhter Reizbarkeit, Schlafstörungen und in einigen Fällen zu depressiven Zuständen. Um diese unerwünschten Begleiterscheinungen der Krankheit zu vermeiden, gibt es wirksame antiallergische Maßnahmen...
Abteilung: Artikel zur Gesundheit
Die Diagnose „Epilepsie" wurde von Ärzten bereits in antiken Zeiten gestellt. Die Erscheinungsformen des Leidens und die Gesetzmäßigkeit seiner Entwicklung sind sehr gut erforscht. Der Oden...
Abteilung: Artikel zur Gesundheit
Ein guter Appetit galt stets als Merkmal einer guten Gesundheit. Das korrekte Funktionieren des Mechanismus, der für das Bedürfnis nach Nährstoffen und das Erhalten von Vergnügen bei ihrer Befriedigung verantwortlich ist, zeugt davon, dass der Organismus ohne besondere Störungen funktioniert...
Abteilung: Artikel zur Gesundheit
Die extrakorporale Befruchtung – eine der modernsten Methoden zur Behandlung von Unfruchtbarkeit. Bis heute hat diese Methode bereits vielen Paaren geholfen, Eltern zu werden. In der Regel wird das Verfahren der EKO (extrakorporale Befruchtung) in komplexeren und aufwendigeren Situationen angewendet, wenn alle anderen Methoden zur Unterstützung eines Paares bei der Kindererziehung nicht effektiv waren. „Die Konzeption im Prüfglas" liefert befriedigende Ergebnisse insbesondere bei Fällen von Unfruchtbarkeit aufgrund der Verschlusskrankheit der Eileiter...
Abteilung: Artikel zur Gesundheit
Dass Selbstheilung gefährlich sein kann, ist allgemein bekannt. Jedoch ohne sie ist ein vollständiges Funktionieren des Körpers unmöglich. Das Tempo des modernen Lebens behindert dies jedoch nicht...
Abteilung: Artikel über Gesundheit
Herz- und Gefäßerkrankungen führen zu einer Beeinträchtigung der Organ- und Gewebeversorgung, was Funktionsstörungen, Verschlechterung des Befindens sowie einen Rückgang der Arbeitsfähigkeit und Lebensqualität zur Folge hat. Jährlich erkranken an solchen Pathologien mehr als...
Abteilung: Artikel über Gesundheit
Nach Angaben der Weltgesundheitsorganisation ist jeder dritte Erdbevölkerung übergewichtig, und jeder zehnte leidet unter Fettgewebezunahme. Der Grund hierfür liegt laut Expertenmeinung darin, dass die Mehrheit der Menschen deutlich mehr Kalorien konsumiert als notwendig. Was ergibt sich daraus? Warum ist es so schwierig, auf überflüssige Portionen von Nahrungsmitteln oder Zusatzstoffen zu verzichten? Wir werden versuchen, welche Faktoren uns hindern, die Ernährung mit vernünftiger Mäßigung zu gestalten...
Abteilung: Artikel über Gesundheit
Die Heckenrose – eine der am weitesten verbreiteten dekorativen und medizinisch genutzten Pflanzen, die tatsächlich auf dem gesamten Territorium unseres Landes wächst...
Abteilung: Artikel über Gesundheit
Der Schnupfen ist so quälend, dass jeder Seufzer zum Sieg wird, das Fieber sinkt ab und das Gelenkreiben den Schmerz erzwingt, sodass man nur noch an den Schmerz denkt. Manche Menschen treffen bei Auftreten der ersten Erkältungssymptome die selbsttäuschende Entscheidung, die Krankheit auf die Beine zu stellen und sie in ein anderes Bett zu verlegen...
Abteilung: Artikel über Gesundheit
Die Assel – eine unscheinbare anspruchslose Pflanze, die auf dem gesamten Territorium unseres Landes verbreitet ist. Sie wächst schnell und kann manchmal ganze Bereiche überwuchern, was den Gärtnern erhebliche Sorgen bereitet. Möglicherweise wären sie weniger betrübt, wenn sie wüssten, dass die Assel ein wertvoller medizinischer Rohstoff ist. Zu ihrer Zusammensetzung gehören Vitamine A, C und E, organische Säuren, Gerbstoffe, Wachs, Saponine, Lipide, Mineralsalze sowie ätherische Öle...
Abteilung: Artikel über die Gesundheit