





Noradrenalin
Anwendungsanweisung
Noradrenalin – das Präparat, das zur schnellen Wiederherstellung des arteriellen Blutdrucks eingesetzt wird.
Die Darreichungsform und der Inhalt
Noradrenalin wird als Konzentrat zur Herstellung einer Lösung für die intravenöse Anwendung abgegeben: farblos oder bräunlich-gelb (in durchsichtigen Glasampullen zu 2, 4 oder 8 ml; in Umreifverpackungen je 5 Ampullen; in Pappekartons je 1 oder 2 Packungen).
Der Inhalt von 1 ml des Konzentrats umfasst:
- Die wirksame Substanz: Norepinephrin-Gidrotartrat (in Form des Monohydrats) – 2 Milligramm (entspricht 1 Milligramm freiem Norepinephrin);
- Hilfsstoffe: Hydrochloridsäure oder Natriumhydroxid zur Einstellung des pH-Werts auf bis zu 3,0–4,5; Natriumchlorid – 8,4 Milligramm; Wasser für Injektionszwecke – bis zu 1 ml.
Angaben zur Anwendung
Noradrenalin wird zur schnellen Wiederherstellung des arteriellen Blutdrucks bei akutem Abfall eingesetzt.
Kontraindikationen
Absolute Kontraindikationen:
- arterielle Hypotension, die mit Hypovolämie verbunden ist (außer bei Anwendung des Präparats zur Aufrechterhaltung der Koronar- und Hirndurchblutung bis zum Abschluss der Volumenauffüllung);
- ausgeprägte Hyperkapnie und Hypoxie;
- Durchführung einer Ziklopropan- oder Galotan-Narkose (wegen des Risikos für Herzarrhythmien);
- Überempfindlichkeit gegenüber den Komponenten des Präparats.
Relative Kontraindikationen (Noradrenalin ist bei Vorliegen der folgenden Erkrankungen/Zustände mit Vorsicht anzuwenden):
- akutes Herzversagen, das als linksseitiges Herzversagen manifestiert ist;
- Prinzmetal-Angina;
- kürzlich aufgetretener Myokardinfarkt.
- Thrombose der Koronar-, peripheren oder mesenterialen Gefäße (aufgrund des Risikos einer Vergrößerung des Infarktgebiets und Verschlimmerung der Ischämien);
- Unzureichende Blutversorgung.
Stillende und schwangere Frauen dürfen Noradrenalin nur in Fällen anwenden, bei denen der Nutzen für die Gesundheit der Mutter den potenziellen Schaden für das Kind überwiegt.
Art der Anwendung und Dosierung.
Noradrenalin ist ausschließlich intravenös mittels zentraler Venenkatheter zu applizieren (zur Minimierung des Risikos extravasaler Nekrosen).
Der Arzt bestimmt die Dosis individuell basierend auf dem klinischen Zustand des Patienten.
Je nach Applikationsart wird das Konzentrat wie folgt verdünnt:
- Spritzeninfusionspumpe: Zu 4 ml des Präparats (1 mg/ml) werden 46 ml einer 5 %igen Dextrose-Lösung hinzugefügt;
- Tropfflasche: Zu 40 ml des Präparats (1 mg/ml) werden 460 ml einer 5 %igen Dextrose-Lösung hinzugefügt.
In beiden Applikationsarten muss die resultierende Konzentration der Lösung für die intravenöse Gabe 80 Milligramm/l betragen (entspricht 40 µg/ml Norepinephrin). Das Mischen von Noradrenalin mit anderen Arzneimitteln ist nicht gestattet.
Die empfohlene Anfangsdosis des Präparats sowie die Infusionsrate betragen 0,1–0,3 mg/kg pro Minute. Die Infusionsgeschwindigkeit wird schrittweise durch Titration auf 0,05–0,1 mg/kg pro Minute erhöht; dies erfolgt unter ständiger Beobachtung des Blutdrucks bis zur progressiven Erreichung des gewünschten Normotonie-Zielwerts. Für die Erzielung und Aufrechterhaltung der Normotonie können die Dosierungen je nach Patientin individuell angepasst werden. Als Therapieziel gilt die Einstellung des systolischen Blutdrucks auf den unteren Normalbereich (100 bis 120 mm Hg) oder die Sicherstellung eines ausreichenden mittlerer arteriellen Drucks (65–80 mm Hg, ggf. höher je nach Zustand des Patienten).
Vor Beginn oder während der Behandlung ist eine Korrektur von Hypoxie, Hypovolämie, Hyperkapnie und Azidose erforderlich.
Das Präparat muss stets in Kombination mit einer adäquaten Volumensubstitution (Flüssigkeitstherapie) verabreicht werden.
Um das Auftreten einer Hypertonie zu vermeiden, müssen Dauer, Infusionsrate und Dosierung des Noradrenalins unter Berücksichtigung der Herzfrequenzkontrollen und unter obligatorischer ärztlicher Überwachung des arteriellen Blutdrucks festgelegt werden (alle 2 Minuten bis zur Erreichung der Normotonie; danach alle 5 Minuten während der gesamten Infusion).
Die Therapie muss schrittweise reduziert werden, da ein abruptes Absetzen des Präparats zu einem plötzlichen Blutdruckabfall führen kann.
Die Behandlungsdauer kann von einigen Stunden bis zu sechs Tagen variieren.
Aufgrund des Risikos für Nekrosen ist die intramuskuläre und subkutane Verabreichung von Noradrenalin zu vermeiden.
Nebenwirkungen:
- Zentralnervensystem: Schlaflosigkeit, Angstzustände, Kopfschmerzen, psychotische Zustände, Zefalgie (Schmerz im Kopf), Tremor, Schwäche, verminderte Aufmerksamkeit, Verwirrtheit des Bewusstseins, Erbrechen, Übelkeit, Anorexie.
- Kardiovaskuläres System: Hypoxie der Gewebe und arterielle Hypertonie, ischämische Störungen (verbunden mit starker Vasokonstriktion, die zu Temperaturrückgang und Blässe von Haut sowie Extremitäten führt), Tachykardie, Bradykardie, Palpitationen; Arrhythmien; eine akute Herzinsuffizienz kann durch den beta-adrenergen Effekt auf das Herz (chronotrop und inotrop) ausgelöst werden.
- Das sympathische System: die Hemmung des Urinierens;
- Das Atemsystem: Schmerzen im Bereich des Mediastinums und des Brustbeins, Atemnot, Ateminsuffizienz, Atembehinderung;
- Das Immunsystem: Atembehinderung und allergische Reaktionen (bei Vorhandensein einer Hypersensibilität gegenüber Komponenten des Präparats);
- Das Sehorgan: akutes Glaukom (bei Patientinnen mit anatomischer Veranlagung – mit Verschluss des Winkels der Vorderkamera des Augapfels);
- Lokale Reaktionen: Reiz an der Einstellstelle oder Entwicklung eines Nekroses.
Bei schneller Gabe von Noradrenalin können beobachtet werden: Schüttelfrost, Kopfschmerzen, Tachykardie, Abkühlung der Gliedmaßen.
Eine langwierige Gabe des Präparats zur Aufrechterhaltung des arteriellen Blutdrucks bei fehlender Wiederherstellung des Volumens des zirkulierenden Blutes kann die Entwicklung folgender Nebenwirkungen bewirken: schwere viszeralen und peripheren Angiospasmen, Hypoxie der Gewebe, Senkung der renalen Durchblutung, Verminderung der Urinleistung, Erhöhung des Laktatspiegels im Blutserum.
Bei Vorhandensein einer Hypersensibilität gegenüber Komponenten des Präparats während der Therapie in üblichen oder hohen Dosen können dyspeptische Erscheinungen und eine ausgeprägte Erhöhung des arteriellen Blutdrucks beobachtet werden, die von Lichtscheu begleitet ist, Kopfschmerzen, Hautblässe, stechende Retrosternalgie sowie Erbrechen und vermehrte Schweißabsonderung.
Besondere Hinweise
Die gleichzeitige Anwendung von Noradrenalin mit Monoaminoxidasehemmern vom Triptylin- oder Imipramin-Typ wird (wegen des Risikos einer ausgeprägten und anhaltenden Erhöhung des arteriellen Blutdrucks) nicht empfohlen.
Ältere Patientinnen können gegenüber der Wirkung des Präparates besonders sensibel sein; daher ist zur Vermeidung einer Hypertonie während der Infusion notwendig, häufig (alle 2 Minuten) die Flussrate und den arteriellen Blutdruck zu prüfen.
Bei langwieriger Anwendung von Noradrenalin kann eine Senkung des Plasmavolumens eintreten; hierbei muss eine Korrektur zur Vermeidung einer wiederkehrenden Hypotonie bei der Absetzung des Präparates durchgeführt werden.
Bei Auftreten von Herzrhythmusstörungen während der Infusion ist es erforderlich, die Dosis zu verringern.
Bei der Anwendung von Noradrenalin bei Patientinnen mit Diabetes mellitus und Hyperthyreose ist besondere Vorsicht geboten.
Zur Senkung des Risikos für extravasale Infiltration und nachfolgende Nekrose der Gewebe während der Infusion muss ständig die Lage der Nadel in der Vene kontrolliert werden; die Infusionsstelle muss häufig auf das Entstehen einer Infiltration (freier Strom) geprüft werden. Um ein Durchfließen des Präparates aus dem Behälter zu vermeiden, ist äußerste Vorsicht geboten: Aufgrund der Vasokonstriktion kann eine Vene mit erhöhter Durchlässigkeit für das Noradrenalin umgangen werden; die Infusionsstelle wird durch lokale Vasokonstriktion beeinträchtigt. Um diesen Effekt zu mildern, sollte die Infusionsstelle gewechselt werden.
Bei einem Durchfließen von Noradrenalin aus der Spritze oder dem Behälter vorbei an der Vene kann es zur Gewebeschädigung und nachfolgender Zerstörung kommen (aufgrund der gefäßverengenden Wirkung des Präparates auf den Behälter). Im Falle einer extravasalen Blutung von Noradrenalin in die Injektionsstelle sollten 5–10 ml Fenolaminsulfat in 10–15 ml physiologischer Lösung injiziert werden.
Nach der Herstellung der Noradrenalin-Lösung ist diese innerhalb von 12 Stunden zu verwenden.
Arzneimittelinteraktionen.
Bei gleichzeitiger Anwendung von Noradrenalin mit bestimmten Arzneimitteln können folgende Effekte eintreten:
- Herzglykoside, Chinidin und trizyklische Antidepressiva führen zu einer Erhöhung des Risikos für Arrhythmien.
- Die Mittel zur allgemeinen Inhalationsanästhesie (Isofluran, Halothan, Chloroform, Enfluran, Metoxifluran, Cyclopropan): Erhöhung des Risikos für Kammerarrhythmien;
- Alpha-Adrenoblocker (Labetalol, Doxazosin, Fentolamin, Fenoksibenzamin, Terazosin, Prazosin, Talazosin) und andere Präparate mit alpha-adrenerblockierender Wirkung (Loxapin, Haloperidol, Thioxantene, Phenothiazine): Gegenseitige Abschwächung der gefäßverengenden Effekte;
- Drucksenkende Präparate, Diuretika: Senkung des Effekts von Noradrenalin;
- Maprotilin, trizyklische Antidepressiva: Verstärkung pressorischer Effekte sowie kardiovaskulärer Effekte und Arrhythmien/Tachykardie;
- Doksapram, Kokain: Gegenseitige Verstärkung des hypertensiven Effekts;
- Beta-Adrenoblocker: Gegenseitige Abschwächung des Effekts;
- Nitrate: Abschwächung antianginaler Effekte;
- Furasolidon, Monoaminoxidasehemmer (Selegilin, Prokarbazin): Verstärkung und Prolongation pressorischer Effekte;
- Schilddrüsenhormone: Erhöhung des Risikos für das Entstehen einer koronaren Insuffizienz auf dem Hintergrund der Angina pectoris;
- Oxytocin oder Mutterkornalkaloide: Verstärkung wasopressorischer und gefäßverengender Effekte.
Lagerfristen und Lagerbedingungen
Lichtgeschützt an einem für Kinder unzugänglichen Ort bei einer Temperatur von bis zu 25 °C aufbewahren.
Haltbarkeitsdauer – 2 Jahre.
Es gibt sehr neugierige medizinische Syndrome, zum Beispiel das Syndrom des pathologischen Sammelns (kleptomanieähnliches Verhalten). Im Magen einer Patientin, die an dieser Manie leidet, wurden 2500 fremde Gegenstände gefunden.
Nach Statistiken kann nur einer von zehn Landsleuten mit einem gesunden Mundschleimhautzustand prahlen. Im Durchschnitt...
Abteilung: Artikel über Gesundheit
Zitrone im Wasser – ein einfaches Getränk, das durch seine Würde die Anhänger eines gesunden Lebensstils überzeugt. Eingenommen warm und nüchtern, zählt es zu den nützlichsten prophylaktischen Mitteln zur Verhinderung von Dutzenden Erkrankungen...
Abteilung: Artikel über Gesundheit
Für viele Frauen bedeutet der Begriff „fettig" ein negatives Urteil. Im Streben nach idealer Statur versuchen sie vor allem, alle fetthaltigen Lebensmittel aus dem Menü auszuschließen, ohne jedoch die wesentliche Rolle dieser Substanzen im Stoffwechsel und deren Folgen für die Gesundheit zu berücksichtigen, was ernste Risiken birgt. Wir werden aufklären, warum der menschliche Organismus Fette benötigt...
Abteilung: Artikel über Gesundheit
Der Sommer in vollen Zügen. Viele planen einen Urlaub im Ausland. Die Reisenden erwarten sanfte Meere, Erholung an den Stränden und die Besichtigung von Sehenswürdigkeiten...
Abteilung: Artikel über Gesundheit
Es scheint, der Kauf von Medikamenten in Moskau sei ein Problem – doch Apotheken gibt es bei jedem Bewohner der Hauptstadt in greifbarer Nähe. Und dennoch werden Internet-Apotheken immer beliebter. Wie lässt sich dieses Phänomen erklären? In Wirklichkeit liegen die Gründe...
Abteilung: Artikel über Gesundheit
Der Begriff „Onychokryptose" ist für die Mehrheit unbekannt; inzwischen bezeichnen Ärzte dieses weit verbreitete Problem als das Hineinwachsen des Nagelrandes aufgrund umgebender Strukturen, was einen Entzündungsprozess auslöst. Gewöhnlich betrifft diese Erkrankung die Daumen der Füße und wird von Rötung, Schwellung sowie bei fortgeschrittenen Fällen durch Eiterbildung begleitet. Die Patienten beklagen den beim Gehen verstärkten Schmerz sowie Probleme bei der Schuhwahl...
Abteilung: Artikel über Gesundheit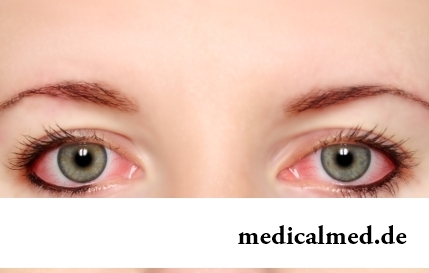
Sklera und Schleimhaut des Auges sind durch Blutgefäße intensiv mit den Nervenstrukturen des Organs versorgt...
Abteilung: Artikel über Gesundheit
Die Wörter „Krankheit" und „Patientin" leiten sich von einer Wurzel ab – „Schmerz" ist nicht umsonst. In der Regel beschädigen die Symptome der Leiden das Leben des Patienten gründlich. Jedoch gibt es Ausnahmen zu dieser Regel. Einige Erkrankungen weisen Merkmale auf, die sogar Polysymptomatik hervorrufen können...
Abteilung: Artikel über Gesundheit
Nach Statistiken beklagen sieben von zehn Ärzten Kopfschmerzen. In Wirklichkeit sind jedoch deutlich mehr Menschen betroffen, die solche unangenehmen Empfindungen periodisch erleben. Viele Menschen, ohne dass dies auf ernste Befürchtungen hindeutet, bevorzugen es selbstständig, die nächste Attacke durch Medikamente zu verdecken. Solches Verhalten ist äußerst unvorsichtig, besonders wenn dieses Symptom regelmäßig auftritt und von anderen Zeichen des Unwohlseins begleitet wird. Ständiger Kopfschmerz...
Abteilung: Artikel über Gesundheit
Die Fettleibigkeit wurde vor 21 Jahrhunderten als Krankheit bezeichnet; in den letzten 100 Jahren hat die Anzahl der Menschen, die an Übergewicht leiden, sich wesentlich erhöht...
Abteilung: Artikel über Gesundheit
Während des Fußspaziergangs wird das Blut durch die Gefäße gefiltert und alle Organe werden mit einer großen Menge Sauerstoff versorgt. Dies wirkt sich auf das Befinden des Menschen in positivster Weise aus....
Abteilung: Diashow
Die Bedeutung der Nieren für den Organismus ist schwer zu unterschätzen. Diese Organe erfüllen nicht nur die Aufgabe der Blutreinigung von Abfallstoffen und des Überflusses an Flüssigkeit, sondern sind auch für die Produktion bestimmter Hormone verantwortlich, die zur Aufrechterhaltung der normalen Knochenstruktur notwendig sind, sowie für die Bildung roter Blutzellen (Erythrozyten).
Abteilung: Artikel über Gesundheit
Ein Schlaganfall ist eine der häufigsten Erkrankungen des Menschen; jährlich werden weltweit etwa 6 Millionen Fälle registriert...
Abteilung: Artikel über Gesundheit
Gesundheitsverhalten steht heute im Trend, und viele Eltern bedenken, dass das Kind Sport treiben sollte. Doch helfen die Trainings nicht nur dabei, stark und ausdauernd zu werden und die Bewegungskoordination zu verbessern, sondern sie üben auch einen positiven Einfluss auf die Psyche aus: ...
Abteilung: Artikel über Gesundheit
Laufen ist eine der verfügbaren und ergiebigsten Methoden zur Stärkung des Organismus. Da man von seinem erstaunlichen Nutzen weiß, hat jeder von uns zumindest einmal versucht, selbst zu laufen, doch nur wenige praktizieren dies regelmäßig. Obwohl es im Jogging scheinen mag (es gibt einen leichten Gesundheitslauf), ist nichts kompliziert; dennoch machen Anfänger oft Fehler, die zum vollständigen Abbruch des Trainings führen. Wir betrachten zehn segensreiche Ratschläge für Neulinge, die ihnen ermöglichen werden, regelmäßig zu trainieren...
Abteilung: Artikel über Gesundheit
Als Subfebrilität bezeichnet man eine Erhöhung der Körpertemperatur bis auf 38 Grad; als Subfebrilität wird das Vorhandensein einer solchen Temperatur über einen längeren Zeitraum definiert...
Abteilung: Artikel über Gesundheit
Jeder Mensch leidet lebenslang etwa 200-mal an ORVI (Grippe). Das Morbiditätsmaximum fällt in die kalte Jahreszeit, doch Erkrankungen durch Temperatur und Halsschmerzen sind möglich – und manchmal sogar sehr wahrscheinlich im Sommer. Die Ursachen für das Auftreten von Erkältungskrankheiten sind vielfältig:
Abteilung: Artikel über Gesundheit
Die Geschichte der Narkoseanwendung bei Operationen reicht bereits über 160 Jahre zurück. Jährlich werden weltweit Hunderttausende chirurgische Eingriffe durchgeführt, während denen Patienten Substanzen verabreicht werden, die sie in einen traumlosen Zustand versetzen und vor Schmerzen bewahren. Trotz des Einsatzes von Narkose sind bis heute zahlreiche Mythen und Irrtümer verbreitet. Es ist wichtig, sich mit den am weitesten verbreiteten davon vertraut zu machen:
Abteilung: Artikel über Gesundheit
Mundspülungen für Erwachsene – ein individuelles Hygienemittel, das in bestimmten Situationen unersetzlich ist:
Abteilung: Artikel über Gesundheit
Antibiotika – Verbindungen, die Bakterienwachstum hemmen – gelten als medizinischer Durchbruch und ermöglichen es, Millionen Menschen vor früher unheilbaren Krankheiten wie Tuberkulose, Pest, Syphilis und anderen zu retten. Der Beitrag dieser Präparate zur Rettung von Leben ist enorm:
Abteilung: Artikel über Gesundheit
Man sollte nicht nur darauf abzielen, schlank zu sein; die neueste Erkenntnis besagt, dass für eine Gewichtsreduktion fettreiche Ernährung notwendig sein kann. Wir werden prüfen, ob in einer fettreichen Diät gesunder Menschenverstand vorhanden ist:
Abteilung: Diashow
Die Praxis der Hypnose untersucht die Auswirkungen auf das menschliche Bewusstsein seit zwei Jahrtausenden; in dieser Zeit haben sich die Wissenschaftler mit vielen Erkenntnissen bereichert...
Abteilung: Artikel zur Gesundheit
Es ist unmöglich, sich ein Leben ohne Pflanzen vorzustellen. Tatsächlich finden sich Zimmerpflanzen in jeder Wohnung und jedem Produktionsraum; Millionen Menschen widmen sich der Gartenarbeit und dem Gemüseanbau, viele Städter genießen dies gerne...
Abteilung: Artikel zur Gesundheit
Sie haben davon gehört, dass Lachen das Leben verlängert? Den direkten Zusammenhang zwischen Lebenserwartung und aufrichtiger Heiterkeit konnten Forscher bis heute nicht eindeutig nachweisen; jedoch sind einige Fakten, die den wohltuenden Einfluss des Lachens auf das Befinden bestätigen, klinisch bewiesen...
Abteilung: Artikel zur Gesundheit
Die Haushaltsfertigkeiten, die uns in der Kindheit so fleißig beigebracht wurden, bringen nicht immer nur Nutzen; einverstanden mit diesem Ergebnis...
Abteilung: Artikel zur Gesundheit
Nach Statistiken rauchen in Russland 34 % der Bevölkerung. Bei der Mehrheit der Tabakkonsumenten treten früh oder spät Gesundheitsprobleme auf. Nicht nur die Raucher leiden, sondern auch ihre Angehörigen. Zudem sind Zigaretten kostspielig, und die Notwendigkeit ihrer Erwerbung ist mühsam...
Abteilung: Artikel über Gesundheit
Laut Angaben der Weltgesundheitsorganisation hat jeder dritte Bewohner der Erde Übergewicht, und jeder zehnte leidet an Fettleibigkeit. Nach Expertenmeinung liegt der Grund dieser Erscheinung darin, dass die Mehrheit der Menschen viel mehr Kalorien konsumiert als notwendig ist. Was ergibt sich daraus? Warum ist es so kompliziert, auf die überflüssige Portion von Nahrungsmitteln oder Zusatzstoffen zu verzichten? Wir werden versuchen, welche Faktoren uns stören und wie wir die Nahrung mit vernünftiger Mäßigung anwenden können, aufzuklären....
Abteilung: Artikel über Gesundheit
