





Spermogramm
Ein Spermogramm stellt die Analyse des Ejakulats, also eine mikroskopische Untersuchung des Spermas dar. Diese Analyse ermöglicht es, die Fertilität des Mannes, d.h. seine Fähigkeit zur Empfängnis, zu bewerten. Abweichungen der Kennzahlen vom Spermogramm von den Normwerten deuten auf eine Verringerung der Wahrscheinlichkeit einer natürlichen Empfängnis hin. Allerdings schließen ähnliche Abweichungen die Möglichkeit einer Empfängnis nicht aus. Eine Verminderung der Fertilität wird durch Veränderungen der Morphologie der Spermatozoen, physikalischer und chemischer Eigenschaften des Ejakulats sowie das Vorhandensein von Fremdstoffen im Samen verursacht.
Vorbereitung auf das Spermogramm
Für drei bis fünf Tage vor der Untersuchung ist es notwendig, den Konsum von Alkohol, Medikamenten, insbesondere Antibiotika, auszuschließen. Der Besuch von Saunen und Bädern ist verboten, da Überhitzung des Samens zu einer Verschlechterung seiner Qualität führt. Vor der Untersuchung muss übermäßige Aufregung und Stress vermieden werden. In diesem Zeitraum ist eine sexuelle Enthaltung obligatorisch.
Die Masturbation wird als Hauptmethode zur Gewinnung des Ejakulats für das Spermogramm betrachtet. Bei der Vorbereitung auf die Untersuchung wird das gesamte Ejakat gesammelt, das während der Ejakulation ausgeschieden wurde. Das Sperma für das Spermogramm (mit dem ersten und letzten Anteil) wird in einen sterilen Plastikbehälter entnommen. Die Zuverlässigkeit der Untersuchungsergebnisse hängt von den Transportbedingungen sowie direkt von der Zeit ab, die der Behälter zum Labor benötigt hat. Bevorzugt ist es, wenn der Behälter innerhalb von 30 Minuten nach der Ejakulation im Labor eingetroffen ist. Für ein zuverlässiges und objektives Ergebnis des Spermogramms ist es notwendig, die Untersuchung viermal mit einer Pause von zwei Wochen durchzuführen.
Normwerte für das Spermogramm
Für die Normwerte des Spermogramms gelten folgende Werte der Hauptkennzahlen:
- Volumen des Ejakulats (bis zu 4 ml);
- Die Viskosität des Semens (bis zu 0,5 cm);
- Die Konzentration der Spermien (> 20 Millionen pro ml Samenflüssigkeit);
- Die Anzahl der Spermien (> 60 Millionen in der gesamten Samenflüssigkeit);
- Die Beweglichkeit der Spermien (> 25 % oder A+B > 50 %);
- Die Morphologie der Spermien (mindestens 40 % normalgeformt);
- Der Anteil lebendiger Spermien (> 50 %);
- Die Anzahl der Spermiozysten (bis zu 2 %).
Auswertung des Spermogramms
Bei der Untersuchung wird die Zeit bis zur Motilität gemessen; eine Verlängerung dieser Zeit deutet auf einen Rückgang der vollen Beweglichkeit hin. Ein sehr flüssiges Semens reduziert die Befruchtungsrate erheblich. Die Viskosität des Samens wird nach der Länge des Fadens bestimmt, das sich beim Abfließen aus einer speziellen Nadel oder Pipette bildet. Eine erhöhte Viskosität des Ejakulats tritt bei chronischen Entzündungen der Geschlechtsdrüsen – Vesikulitis oder Prostatitis – häufig auf.
Ein dickes Semens im Spermogramm deutet auf eine mögliche männliche Unfruchtbarkeit hin. Zur Bestimmung der Viskosität wird das Material in eine Spritze gesammelt und durch eine spezielle Nadel abgegeben. Für die Analyse ist das Volumen des Ejakulats entscheidend; ein optimales Volumen liegt bei bis zu 4 ml. Ein geringes Volumen des ausgeschiedenen Semens weist auf eine stark verminderte Befruchtungsfähigkeit sowie auf Probleme der männlichen Gesundheit hin. Eine Verminderung des Volumens deutet auf eine unzureichende Funktion der Samenblasen und der Prostata hin. Eine Überschreitung des Volumens kann mit einem entzündlichen Prozess in den Geschlechtsdrüsen zusammenhängen.
In der Norm ist die Farbe des Spermas gelblich, weiß oder graulich. Das Auftreten einer graubraunen oder roten Schattierung des Spermas findet bei langdauernder Vesikulitis, kalkulärer Form der Prostatitis sowie bei Traumen der Geschlechtsorgane statt. Das Sperma erhält die gelbe Farbe beim Verzehr von Nahrungsfarbstoffen und einiger Medikamente.
Über die Möglichkeit der Konzeption entscheidet die Anzahl der Spermien. Die Anzahl der Spermien kann mit Hilfe eines speziellen Mikroskops bestimmt werden. Die normale Anzahl beträgt zwanzig Millionen Spermien pro Milliliter Ejakulat.
Beim Auswerten des Spermogramms wird besonderes den Beweglichkeiten der Spermien gewidmet. Doch verbinden sich die am schnellsten beweglichen Spermien mit dem Ei. Das Spermogramm hilft, die Anzahl der abnormalen Spermien zu bestimmen.
Die Störungen der Fertilität klären sich mit Hilfe des Säuregehalts (pH-Wert) des Samenliquors. Nach dem Spermogramm sollte der pH-Wert in der Norm zwischen 7,2 und 7,8 liegen. Eine Abweichung vom pH-Wert deutet auf eine mögliche Entzündung der sexuellen Drüsen (Vesikulitis, Prostatitis) hin.
Die Verminderung der Anzahl der Spermien nach dem Spermogramm wird als Oligospermie bezeichnet. Oligospermie zeugt von einer herabgesetzten Effektivität der Hodenarbeit, die gewöhnlich auf folgende Ursachen zurückzuführen ist: Senkung der Konzentration männlicher Sexualhormone im Blut, entzündliche Prozesse, toxische Infektion des Hodengewebes sowie Veränderungen des Stoffwechsels. Polyospermie – vergrößerte Anzahl der Spermien (mehr als 120 Mio./ml).
Die Beweglichkeit der Spermien ist die wichtigste Kennziffer des Spermogramms. Nach der Beweglichkeit werden Spermien üblicherweise in vier Gruppen eingeteilt:
- Gruppe A – floride Spermien mit gerader Bewegung;
- Gruppe B – bewegungsarmere Spermien mit gerader Bewegung;
- Gruppe C – bewegungsärmere Spermien mit rotatorischer oder Schwingungsbewegung;
- Gruppe D – bewegungsunfähige Spermien.
Astenozoospermie – eine Verminderung der Beweglichkeit der Spermatozoen. Die Beweglichkeit der Spermatozoen kann durch verschiedene Erkrankungen sowie thermische und toxische Einflüsse auf die Hoden sinken.
Die Morphologie der Spermatozoen wird als sehr wichtiger Kennwert des Spermogramms betrachtet. Dieser Wert spiegelt den Anteil befruchtungsfähiger Spermatozoen wider. Nekrospermie – eine Verminderung der Konzentration lebendiger Spermatozoen. Agglutination (das Zusammenkleben der Spermatozoen) kann bei langdauernden entzündlichen Prozessen in den männlichen Geschlechtsorganen beobachtet werden. Bei Agglutination sinkt die Beweglichkeit der Spermatozoen fast immer.
Die Auswertung der Ergebnisse des Spermogramms
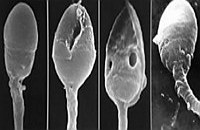 Das Entziffern spermogrammy führt der Arzt androlog gewöhnlich durch. Wenn sich beim Entziffern spermogrammy alle Kennziffern innerhalb der Norm erweisen werden, so sind die Chancen auf die schnelle und erfolgreiche Konzeption genug groß. Wenn es irgendwelche Abweichungen geben, so ernennen etwa nach dem Monat die nochmalige Forschung. Da die Ergebnisse spermogrammy abwechseln können, so kann man die endgültigen Ergebnisse nur nach zwei-drei Forschungen machen. Man braucht, zu bemerken, dass man nur als Ergebnis spermogrammy nicht deutlich diagnostizieren darf, da die Wahrscheinlichkeit der Konzeption von anderen Faktoren – der fertilen Gesundheit der Frau, der Frequenz und der Dauer des Geschlechtsakts, sowie des Alters und des Zustandes des Patienten abhängt.
Das Entziffern spermogrammy führt der Arzt androlog gewöhnlich durch. Wenn sich beim Entziffern spermogrammy alle Kennziffern innerhalb der Norm erweisen werden, so sind die Chancen auf die schnelle und erfolgreiche Konzeption genug groß. Wenn es irgendwelche Abweichungen geben, so ernennen etwa nach dem Monat die nochmalige Forschung. Da die Ergebnisse spermogrammy abwechseln können, so kann man die endgültigen Ergebnisse nur nach zwei-drei Forschungen machen. Man braucht, zu bemerken, dass man nur als Ergebnis spermogrammy nicht deutlich diagnostizieren darf, da die Wahrscheinlichkeit der Konzeption von anderen Faktoren – der fertilen Gesundheit der Frau, der Frequenz und der Dauer des Geschlechtsakts, sowie des Alters und des Zustandes des Patienten abhängt.
Die seltenste Erkrankung – die Krankheit „Kura". Nur Vertreter des Stammes der For in Neuguinea sind davon betroffen. Der Patient stirbt vor Lachen. Es wird angenommen, dass die Ursache für das Entstehen dieser Krankheit das Essen menschlichen Gehirns ist.

Im Laufe einiger Jahrzehnte überzeugten unsere Landsleute davon, dass der Butterverbrauch schädlich wirkt...
Abteilung: Artikel über die Gesundheit
Laut Angaben der Weltgesundheitsorganisation wird bei fast 7 % der Bevölkerung eine Katarakt diagnostiziert. Die Statistiken zur Morbidität werden jedoch nicht vollständig erfasst, da das Leiden im Anfangsstadium dem Menschen in der Regel keine besonderen Unannehmlichkeiten bereitet und viele erst später erkranken...
Abteilung: Artikel über die Gesundheit
Laut Angaben der Weltgesundheitsorganisation hat jeder dritte Bewohner der Erde Übergewicht, und jeder zehnte leidet an einer Fettleibigkeit. Der Grund dieser Erscheinung liegt nach Expertenmeinung darin, dass die Mehrheit der Menschen weit mehr Kalorien konsumiert als notwendig ist. Wie kommt es dazu? Warum ist es so kompliziert, auf überflüssige Portionen von Nahrungsmitteln oder Zusatzstoffen zu verzichten? Wir werden versuchen, welche Faktoren uns stören und wie wir die Ernährung mit vernünftiger Mäßigung anwenden können...
Abteilung: Artikel über die Gesundheit
Die Bedeutung der Nieren für den Organismus ist schwer zu unterschätzen. Diese Organe erfüllen nicht nur die Aufgabe, das Blut von Abbauprodukten der Lebensmittel zu reinigen...
Abteilung: Artikel über die Gesundheit
Die Sehkraft beginnt mit dem Moment, in dem das Kind zur Schule geht und sich verstärkten Belastungen unterzieht, die durch das Ansehen von Trickfilmen und ausgedehntes Computerspielen ergänzt werden. In diesem Lebensabschnitt des Kindes entwickelt sich die noch nicht vollständig ausgebildete Organe...
Abteilung: Artikel über die Gesundheit
Das Phänomen der Verbesserung des Zustands der Patientinnen ist seit langem bekannt, wenn sie Präparate einnehmen, die keine Wirkstoffe enthalten; dieser sogenannte Placebo-Effekt. Ende des 18. Jahrhunderts begann der amerikanische Arzt Perkins, Menschen mit „wundertätigen" Stäbchen zu behandeln, die aus einer Legierung von Stahl und Messing hergestellt wurden. Es genügte, diesen Gegenstand einige Minuten auf den wunden Punkt zu drücken, damit es dem Patienten um vieles leichter wurde. Verdächtigt wegen Kurpfuscherei, haben seine Kollegen versucht, „das Wunder" mit Hilfe der Stäbchen zu wiederholen...
Die Abteilung: Artikel über Gesundheit
Frauen leiden häufig an Brustbeschwerden. Wie seltsam ist es, dass dies auf eine bestimmte Ursache zurückzuführen ist...
Die Abteilung: Artikel über Gesundheit
Rauchen wirkt nicht nur negativ auf das Befinden des Rauchers, sondern macht ihn auch zum Umweltverschmutzer mit potenziell gefährlichen Substanzen. In den letzten Jahren ist die Zahl der Raucher deutlich angestiegen...
Die Abteilung: Artikel über Gesundheit
Kaffee ist ein anregendes Getränk, das aufgrund seines belebenden Aromas und des intensiven Geschmacks beliebt ist. Durch seine fördernde Wirkung steigert Kaffee die Arbeitsfähigkeit, unterstützt die Konzentration der Aufmerksamkeit, bekämpft Müdigkeit und verbessert die Stimmung. Laut Statistik nutzen 30 % der Bevölkerung Kaffee regelmäßig; davon sind mehr als 8 % „Kaffeegetränke" – Personen, die täglich mehr als drei Tassen des Getränks konsumieren....
Die Abteilung: Artikel über Gesundheit
Gebärmuttermyome werden häufiger diagnostiziert als bei Frauen im Alter von bis zu 35 Jahren. Diese gutartige Neubildung entwickelt sich in frühen Stadien...
Die Abteilung: Artikel über Gesundheit
Die Zahl der Langleber ist sehr gering. Von fünftausend Menschen erreichen nur wenige das Alter von 90 Jahren, und weniger als 20.000 überschreiten die Grenze von 100 Jahren. Zudem behaupten Ärzte, dass jeder von uns sein eigenes Schicksal voll beeinflussen kann. Dabei geht es um...
Abteilung: Artikel zur Gesundheit
Fast jeder von uns stößt im Laufe des Lebens auf Unzufriedenheit mit dem eigenen Körper. Zu solchen Momenten beginnen wir in der Regel, uns zu stydieren; wir setzen uns eilig auf die härteste Diät, die ein Minus von 10 kg für die Woche verspricht, oder wir erschöpfen uns im Sport, den Saal schrecklich. In der Regel enden diese ähnlichen Versuche mit dem Weg zum Kühlschrank zur Bewältigung des nächsten Stresses. Die Geschichte wiederholt sich dann in individueller Periodizität weiter....
Abteilung: Artikel zur Gesundheit
Der Besuch bei Ärzten ist nicht angenehm, und viele Menschen beeilen sich nicht, die notwendigen planmäßigen Untersuchungen wahrzunehmen. Solches Verhalten...
Abteilung: Artikel zur Gesundheit
Nach der Statistik beklagen sieben von zehn Patienten Kopfschmerzen (Zephalgie). In Wirklichkeit sind es jedoch deutlich mehr Menschen, die solche unangenehmen Empfindungen periodisch erleben. Viele Menschen achten nicht ernsthaft auf den Grund für Zephalgie...
Abteilung: Artikel zur Gesundheit
Hohes Fieber ist ein häufiges Symptom verbreiteter Erkrankungen wie ORVI, Angina oder Pneumonie. Um die Hitze zu senken und den Zustand des Kranken zu erleichtern, empfehlen Ärzte die Einnahme von fiebersenkenden Mitteln; deren Anwendung ist jedoch nicht immer möglich. Der viel zu häufige Verbrauch dieser Präparate kann allergische Reaktionen sowie eine Überdosierung mit daraus resultierender Vergiftung hervorrufen. Es kommt auch vor, dass keine fiebersenkenden Mittel im Haushalt vorhanden sind. In diesen Situationen ist es passend, alternative Lösungen anzuwenden...
Abteilung: Artikel zur Gesundheit
Zur Liste der Stereotype, über die allem offenbar bekannt ist, gehört folgendes fest: Die Engländer essen zum Frühstück unbedingt Owsjanka (Haferbrei)...
Abteilung: Artikel über Gesundheit
Die nächste Grippe-Epidemie löst Panik aus; im Jahr davor gab es diese Manipulationen: die professionell beunruhigende Stimme des Nachrichtensprechers, die Zusammenfassung mit der Zählung der verstorbenen Patientinnen, das Interview mit den Menschen in weißen Kitteln und die Werbung für antivirale Mittel.
Abteilung: Artikel über Gesundheit
Olivenöl ist ein Produkt, das einen wichtigen Beitrag zur menschlichen Gesundheit leistet, wenn es in die Ernährung aufgenommen wird. Der reiche Vitaminbestand macht dieses Öl zu einem der wichtigsten Mittel gegen viele Krankheiten, einschließlich tödlich gefährlicher Erkrankungen. Nur zwei Esslöffel Olivenöl beugen dem Auftreten von Krankheiten wie Behinderungen und Herzleiden sowie Krebs, Verdauungsproblemen, vorzeitiger Alterung, Depressionen und anderen Leiden im Vorfeld einer Behandlung, die sonst viel Zeit und Kraft erfordert hätte. Wir betrachten weiter...
Abteilung: Artikel über Gesundheit
Der Nutzen der Seefahrt für den Menschen ist so groß, dass diese Sportart nicht nur populär ist, sondern auch zunehmend in Kupfer investiert wird.
Abteilung: Diashow
Für den Menschen, der täglich ab dem Morgen zur Arbeit geht, ist es sehr wichtig, munter und fit für den Arbeitstag aufzuwachen. In Wirklichkeit ist jeder von uns anscheinend von dieser einfachen Sache zeitweise erschwert. Auf den Zustand des Organismus nach...
Abteilung: Artikel über Gesundheit
Die Bierliebhaber in unserem Land sind sehr zahlreich. Nach der Statistik konsumiert jeder statistisch durchschnittliche Russe (einschließlich Frauen und Kinder) im Jahr neben 60 Litern dieses Getränks. Es ist nicht so viel wie in Tschechien oder Deutschland, aber die Zahl bleibt dennoch eindrucksvoll. Es gibt hier nichts zu freuen: Ungeachtet der Versicherungen der Produzenten, dass das Bier absolut unschädlich sei, darf man die Folgen seines floriden Konsums keinesfalls positiv bewerten. Nur der Bereich jener negativen Wirkung, die populär ist...
Abteilung: Artikel zur Gesundheit
Schönheitssalon – eine Einrichtung, die sich ausschließlich positiven Emotionen widmet: Freude, Vergnügen und Entspannung. Eine...
Abteilung: Artikel zur Gesundheit
In manchen Fällen verschlechtert ein vollständiger Hörverlust die Lebensqualität erheblich. Verkehrsprobleme führen zu Einsamkeit und Rückzug. Menschen mit schlechtem Gehör sehen sich in ihrer sozialen und beruflichen Realisierung erschwert; sie haben nicht selten Probleme...
Abteilung: Artikel zur Gesundheit
Kaffee – das Lieblingsgetränk vieler. In den letzten Jahrzehnten wurde dieses Getränk mehrfach als sowohl außerordentlich nützlich als auch schädlich für den normalen Lebensvorgang eingestuft. Obwohl Kaffee seit langem zu unserer Gewohnheit geworden ist, gibt es zahlreiche Mythen über seine Eigenschaften und Wirkung auf den menschlichen Organismus. Die Leser können heute die am weitesten verbreiteten ähnlichen Täuschungen kennenlernen....
Abteilung: Artikel zur Gesundheit
Nach Angaben der Ärzte leiden etwa die Hälfte der Männer im Alter von 25 bis 50 Jahren an erektilen Dysfunktionen, wenden sich jedoch nur selten an einen Arzt.
Abteilung: Artikel zur Gesundheit
Es ist Urlaubszeit. Viele Russen träumen von Erholung in der Natur, touristischen Ausflügen und schönen Stränden. In dieser Zeit möchte man nicht an Gesundheitsprobleme denken; es gibt jedoch weitere unangenehme Themen, die Aufmerksamkeit erfordern. Der Sommer...
Abteilung: Artikel über Gesundheit
Die Heckenrose – eine der am weitesten verbreiteten dekorativen und medizinischen Pflanzen, die tatsächlich auf dem gesamten Territorium unseres Landes wächst. Für die Mehrheit der Russen ist sie vor allem als Quelle von außerordentlich vitaminreichen Früchten bekannt. Jedoch sind die heilsamen Eigenschaften der Heckenrose nicht darauf beschränkt. Was man noch über die Verwendung der Pflanze in therapeutischen Zielen wissen kann, erzählen wir heute....
Abteilung: Artikel über Gesundheit
